- Йога начинающим видео
- Хулахуп танец видео
- Смотреть моя тренировка видео
- Видео тренировки александра емельяненко
- Как правильно крутить обруч на бедрах видео
- Тренировки в кудо видео
- Тренировки рой джонса видео
- Йога онлайн смотреть видео
- Тренировки костя дзю видео
- Видео тренировки роя джонса
- Видео спинальной
- Айенгар йога видео
- Йога для женщин на видео
- Правильно крутить обруч видео
- Плиометрические отжимания видео
- Новости

Управление Здравоохранения Евпаторийского городского совета (С)2011
67 гостей
Підшлункова залоза при системних захворюваннях сполучної тканини
Підшлункова залоза (ПЖ) рідко втягується в патологічний процес при системних захворюваннях сполучної тканини. У зв'язку з цим практичні лікарі недостатньо знайомі з особливостями течії панкреатиту при цій патології. Проте панкреатит може бути важким, призводити до ускладнень і летального результату. Лікування такого панкреатиту не розроблено і має ряд складнощів. Відсутні подібні дослідження, практичні рекомендації з діагностики та лікування панкреатиту при колагенозах. Тому ми вирішили надати практичного лікаря ті спорадичні відомості, які були знайдені в доступній нам літературі, а також поділитися нашим скромним досвідом.
Основою патогенезу панкреатиту при системних захворюваннях сполучної тканини вважають васкуліт судин ПЖ [52]. Найбільша кількість випадків артериита судин ПЖ при колагенозах було описано T. Yoshimine (1987) [53]. Так, при вузликовому периартеріїті частота некротизуючого артеріїту панкреатичних судин досягає 60% (рис. 1) [31]. К. Suda виявляв зміни інтрапанкреатіческіх артерій дрібного і середнього калібру ще частіше - в 71% випадків [41]. При системний червоний вовчак (ВКВ), за даними різних авторів, частота артериита дуже різниться: показники варіюють від 6,2, 7,4 до 53% [26, 41, 49]. При ревматоїдному артриті частота артериита судин ПЖ досягає 50%, при системному склерозі - 17% [41]. Більшість авторів підкреслюють, що уражаються переважно артерії головки ПЖ в порівнянні з судинами тіла і хвоста залози. Як правило, навколо ураженої артерії визначаються дрібні некрози і крововиливи (рис. 1), можливий тромбоз артерій, але масивний некроз паренхіми ПЖ не розвивається [41].

При ВКВ можливі кілька варіантів ураження ПЖ. Це може бути специфічний вовчаковий (аутоімунний) гострий або хронічний панкреатит, лікарський панкреатит (викликаний кортикостероїдами, азатіоприном, 6-меркаптопурин або тіазидовими діуретиками), вірусний панкреатит (викликаний цитомегаловірусом), банальний панкреатит (алкогольний, біліарний та ін.). Можливі інфаркти ПЖ внаслідок тромбозів в рамках антифосфоліпідного синдрому [7, 17, 23, 32].
Гострий вовчаковий панкреатит може бути першим проявом ВКВ або розвиватися протягом першого року після встановлення діагнозу (в 44% випадків панкреатит діагностують саме в ці терміни) [12, 22, 24, 34, 51]. Частота гострого червоного вовчака панкреатиту становить 4,5-12,5%. Вік пацієнтів - 12-56 років (в середньому 24-27 років); можливий розвиток панкреатиту при ювенільної ВКВ [8, 9, 13, 20, 43]. Співвідношення чоловіків і жінок 3: 26 (88% жінок). Зазвичай панкреатит розвивається при високій активності ВКВ (84% випадків). Крім високої активності ВКВ, розвиток панкреатиту асоціюється з гіпертригліцеридемією, психічними порушеннями, плевритом і анемією [36].
Панкреатит при ВКВ може поєднуватися з ураженням інших екзокринних залоз, наприклад, з паротит [46, 50].
Найчастіший симптом панкреатиту - біль (88%), рідше блювота (67%). Майже у всіх хворих має місце «ухилення» ферментів в кров (97%). Особливістю волчаночного панкреатиту є низька інформативність УЗД (всього 45%) і КТ (24%) [34]. Можливо тяжкий перебіг панкреатиту, розвиток ускладнень - формування рідинних колекторів (рис. 2), псевдокист з їх розривом, псевдоаневризма з кровотечами [16, 25, 35, 38].
![2), псевдокист з їх розривом, псевдоаневризма з кровотечами [16, 25, 35, 38]](/wp-content/uploads/2020/02/uk-pidslunkova-zaloza-pri-sistemnih-zahvoruvannah-spolucnoi-tkanini-2.jpg)
Летальність при гострому волчаночном панкреатиті при призначенні кортикостероїдів - 20%, а без них - 61% [39, 41]. Отже, вкрай важливо розібратися, чи є панкреатит вовчаковим (в цьому випадку необхідні кортикостероїди) або лікарських (кортикостероїди можуть бути його причиною).
Хронічний вовчаковий панкреатит, як і банальний, супроводжується кальцификацией ПЖ, формуванням псевдокист [18, 19, 32, 38]. При цьому прогресує панкреатическая недостатність, необхідно призначення Креона, нерідко в високих дозах [41].
Кортикостероїди і азатіоприн відносяться до I класу лікарських препаратів за ймовірністю розвитку лікарського панкреатиту [10], отже, ризик такого панкреатиту при ВКВ високий [29].
При вузликовому периартеріїті формуються дрібні аневризми мезентеріальних судин (рис. 3).
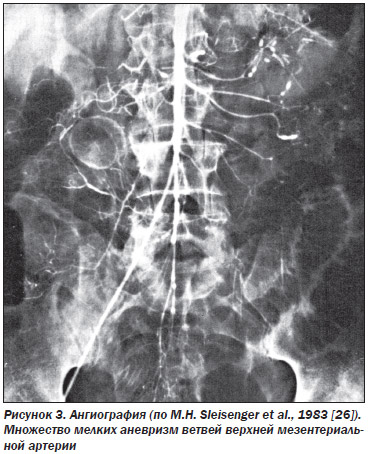
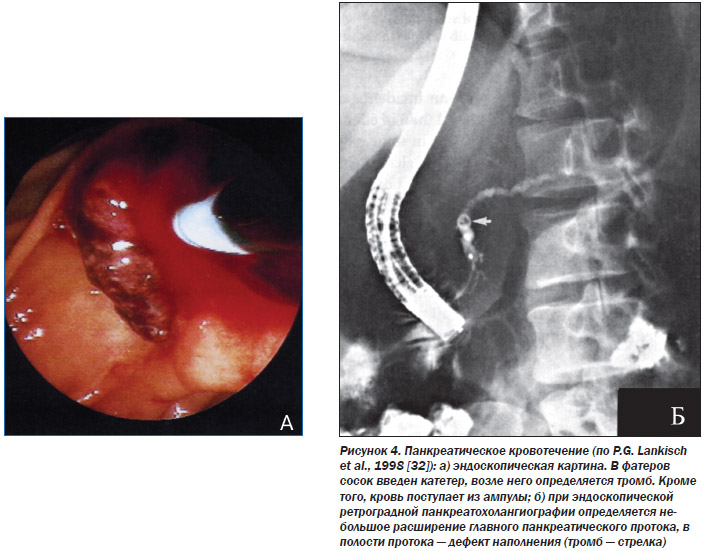
Можливий розрив цих аневризм, кровотечі з панкреатичних судин (рис. 4а, б). Однак частіше основним механізмом патогенезу і гострого, і хронічного панкреатиту при вузликовому периартеріїті є ураження дрібних і середніх артерій ПЖ (див. Вище). Це призводить до мікроінфарктів тканини залози. Можливий розвиток геморагічного панкреатиту внаслідок деструктивних і деструктивно-продуктивних васкулітів і тромбоваскуліти [6]. Особливістю артеріїти є переважне розвиток деструктивно-продуктивного або продуктивного панваскуліта середніх і дрібних артерій. В стромі ПЖ визначаються вогнищеві інфільтрати переважно з лімфоцитів і макрофагів, а також з плазмоцитів. Цікаво, що на тлі атрофії і фіброзу ацинарной тканини острівці Лангерганса нерідко залишаються збереженими, так як добре васкулярізіруются. А при атрофії ПЖ може спостерігатися навіть гіперплазія і гіпертрофія клітин острівців.
Клініка панкреатиту при вузликовому периартеріїті класична. Деякі автори відзначають можливість зміни симптомів основного захворювання за типом калейдоскопа, коли більш-менш часті епізоди панкреатичних атак змінюються домінуванням симптомів ураження інших органів і систем, розвитком панкреатогенного діабету [1, 37]. У деяких випадках клініка панкреатиту взагалі затьмарюється ураженням інших органів і систем, а в 45% випадків ураження ПЖ при вузликовому периартеріїті протікає субклінічні [3].
Симптоми панкреатичної атаки зазвичай розвиваються при високій активності основного захворювання, тоді як в неактивній фазі мають місце явища функціональної недостатності ПЖ [3].
При системній склеродермії розвивається фіброз ПЖ з васкулітом дрібних артерій або зміни по типу підгострого панкреатиту, крововиливів, вогнищевих некрозів (в половині випадків) [4]. Характерні виражені фіброз і атрофія паренхіми ПЖ (рис. 5), перідуктальний фіброз з лімфоплазмоцітарной інфільтрацією і пошкодженням еластичних волокон стінок панкреатичних проток (рис. 6) [21].


Склеродермічної панкреатит протікає з мінімальною болем або взагалі без неї, а домінують прояви панкреатичної недостатності. Ця недостатність може бути дуже важкою і вимагає призначення високих доз Креону. Через відсутність або малої вираженості больового синдрому панкреатит при системній склеродермії часто діагностують лише на секції [4].
Доведено тісний зв'язок між мультифокальним склерозом і аутоімунним панкреатитом. Так, T. Kamisawa et al. (2003) провели імуногістохімічне дослідження шести ПЖ, отриманих при її резекції, а також однією ПЖ, отриманої при аутопсії [21]. У всіх випадках мав місце аутоімунний панкреатит. Крім того, для порівняння досліджені ПЖ (операційний матеріал) десяти хворих з алкогольним хронічним панкреатитом. У всіх випадках аутоімунного панкреатиту виявлено стеноз екстрапанкреатичної частини загальної жовчної протоки, дифузна лімфоплазматіческая інфільтрація, фіброз, атрофія паренхіми ПЖ, облітеруючий флебіт панкреатичних вен, залучення портальної вени (рис. 7).

Клітини, що входять в інфільтрат, були переважно CD4- або СD8-позитивними Т-лімфоцитами і IgG4-позитивними плазматичними клітинами. В аналогічний запальний процес були залучені також періпанкреатіческой тканину, Екстрапанкреатична частина загальної жовчної протоки, жовчний міхур, слинні залози, лімфатичні вузли (рис. 8). У жодному разі алкогольного панкреатиту подібних змін не було [21].

Хоча при ревматоїдному артриті артеріїт інтрапанкреатіческіх судин спостерігається в половині випадків [41], частота зниження фекальної еластази-1 становить лише 4% [30]. При використанні для оцінки зовнішньосекреторної функції ПЖ більш чутливих тестів частота панкреатичної недостатності виявляється вище. Так, A. D'Ambrosi et al. (1998) при виконанні у хворих на ревматоїдний артрит секретин-церулеінового тесту виявили зниження його результатів в 30% випадків, а при поєднанні основного захворювання з вторинним синдромом Шегрена - в 58,3% випадків [42]. Вторинний синдром Шегрена поєднується з аутоімунним панкреатитом в чверті випадків, але не є його причиною [11, 40]. При вторинному синдромі Шегрена можливе підвищення панкреатичних ферментів і CA-19-9 в крові [28]. Можливо поєднання вторинного синдрому Шегрена з склерозуючим холангіопанкреатітом (рис. 9а, б) і ретроперитонеальним фіброзом, інтерстиціальної пневмонією [14, 15].
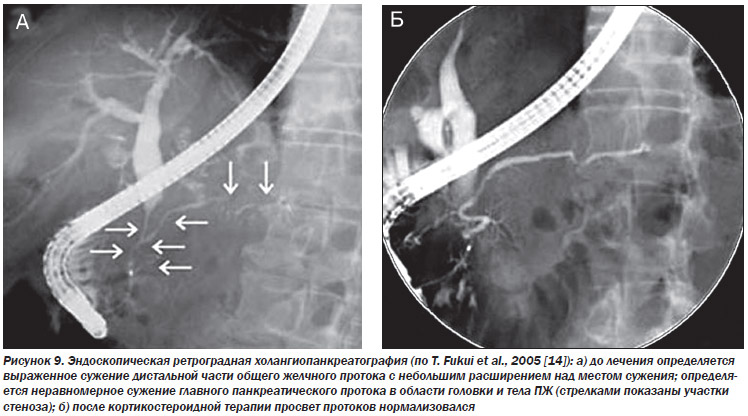
При хвороби Шегрена морфологічні зміни ПЖ вивчені більш детально. KJ Bloch et al. (1965) проаналізували 62 випадки цих змін [48]. Найбільш типовими були атрофія і дезорганізація паренхіми залози, ділянки заміщення ацинарной тканини васкуляризированной сполучною тканиною, виражена клітинна інфільтрація, онкоцитарна зміни в частині ацинусів [48]. R. Nakamura et al. (1981) при дослідженні шести ПЖ, отриманих при аутопсії пацієнтів з хворобою Шегрена, також описали атрофію ацинусів, онкоцитарна зміни ацинарних і протоковий клітин. Крім того, вони описали інтерстиціальний фіброз ПЖ, ектазія ацинусів з формуванням еозинофільних «пробочек», жировій інфільтрації паренхіми [44]. Показано, що при хворобі Шегрена формуються антитіла до карбоангидразой II, яка міститься в цитоплазмі протокового епітелію багатьох екзокринних залоз [45]. Хвороба Шегрена також поєднується з склерозуючим холангіопанкреатітом (рис. 10) [45, 47].

При ревматизмі зміни ПЖ вивчалися лише в одиничних роботах, найбільш докладної з яких є дисертаційна робота В.А. Ніколаєвої (1958) [5]. Автор досліджувала панкреатичну секрецію у 65 хворих на ревматизм, причому у 50 хворих двічі. Концентрація ферментів в дуоденальному вмісті, як правило, була нормальною. Порушення стосувалися головним чином кривих ферментативної активності. Так, патологічні криві секреції трипсину були виявлені у 19 хворих. Найчастіше були змінені криві секреції ліпази. Нормальні криві ліполітичною активності були виявлені тільки у 30 хворих, а в інших 35 (54%) випадках вони виявилися патологічними. Найчастіше зустрічалися збочені криві і рідше - криві з тривалим зниженням концентрації ферменту. Невеликі порушення були виявлені при дослідженні продукції амілази. Патологічні криві спостерігалися тільки у 12 хворих, причому найчастіше зустрічалися криві з тривалим зниженням концентрації ферменту. У 12 пацієнтів спостерігалося порушення динаміки продукції бікарбонатів. Після лікування патологічні криві ферментативної активності зустрічалися значно рідше [5].
У неактивній фазі ревматизму тільки у 11 хворих були виявлені зміни кривих секреції ліпази, а динаміка продукції бікарбонатів, трипсину, амілази була нормальною [5].
А.Г. Лепявко (1958) виявив, що порушення продукції ферментів і бікарбонатів ПЖ відбувається частіше - майже у всіх хворих на ревматизм. Автор зазначив фазовість цих змін в залежності від активності основного захворювання, тобто спочатку спостерігалася гіперсекреція, яка потім змінювалася гіпосекреціей і нормалізацією екзокринної функції ПЖ в неактивній фазі захворювання. В активній фазі мав місце феномен «ухилення» ферментів в кров. У деяких випадках спостерігався розвиток зовнішньосекреторної недостатності ПЗ [2].
При ревматизмі В.А. Миколаєва (1958) досліджувала також внутрисекреторную функцію ПЖ. Двогорба цукрова крива в пробі Штауб - Трауготт виявлена в 72% випадків, причому частіше це спостерігалося при повторних ревматичних атаках. Висока концентрація глюкози в крові після подвійної цукрового навантаження спостерігалася в 15% випадків - частіше при яскраво вираженому суглобовому синдромі. Безпосередньо після лікування порушення ендокринної функції ПЖ виявлялися значно рідше, а в неактивній фазі захворювання вони не виявлялися взагалі [5].
У літературі обговорюється можливість існування ревматичного діабету. Однак ревматизм може бути тільки провокуючим фактором, який сприяє більш значимого прояву наявного раніше компенсованого цукрового діабету. Слід враховувати також роль кортикостероїдів в маніфестації цукрового діабету. Якщо ж гіперглікемія, навпаки, зменшується при лікуванні кортикостероїдами, то слід думати про ревматичному ураженні ендокринних структур ПЖ [4].
В активній фазі ревматизму, особливо при високій активності, можливий розвиток типової панкреатичної атаки [4].
При гранулематозі Вегенера в ПЖ виявляють судинно-гранулематозні зміни, в результаті яких утворюються екстравазати, некротичні фокуси, вогнища атрофії, поля склерозу. У важких випадках поряд з васкулитами і тромбоваскуліти дрібних і найдрібніших артерій і вен виявляють деструктивні і деструктивно-продуктивні капілляріти, які призводять до геморагічної інфільтрації і некрозу тканини. Вкрай рідко зміни набувають поширений характер, розвивається деструкція паренхіми. Зазвичай процес в ПЖ виражений слабо, функція залози не порушується, клініка хронічного панкреатиту розвивається вкрай рідко [6].
При хвороби Шенлейна - Геноха зазвичай зміни ПЖ мінімальні або спостерігають поодинокі дрібні подкапсульном геморагії. Рідше можливі вогнищеві васкуліти (венуліти і капілляріти). Найчастіше ураження протікає субклінічні. Рідко формуються поширені деструктивні і деструктивно-продуктивні мікроваскуліти, які призводять до розвитку важкого панкреатиту. Диференціальна діагностика в цих випадках складна, так як болі в животі, лихоманка, лейкоцитоз, прискорення ШОЕ взагалі характерні для абдомінальної форми хвороби Шенлейна - Геноха [6].
При тромботической тромбоцитопенічна пурпура в ПЖ рідко розвиваються геморагічні і вогнищево-некротичні зміни. У всіх відділах виявляють мікроангіотромбози і тромбомікроваскуліти. Рідше знаходять ангіотромбози, деструктивно-продуктивні та продуктивні васкуліти і тромбоваскуліти дрібних артерій і вен. Клінічно можливий розвиток симптомів цукрового діабету, хронічного панкреатиту [6].
При розвитку гострого панкреатиту проводять загальноприйняту терапію цього захворювання. З огляду на атрофію паренхіми і фіброз ПЖ при деяких захворюваннях сполучної тканини (зокрема, при ВКВ, системної склеродермії, ревматоїдному артриті та ін.), Необхідно дослідження зовнішньосекреторної функції ПЖ, наприклад, за допомогою фекального еластазного тесту. Відповідно до результатів нерідко хворі потребують призначення Креона 10 000, 25 000 або 40 000.
Таким чином, діагностика панкреатиту при системних захворюваннях сполучної тканини дуже складна, так як його прояви потьмарюються поразкою інших органів. Однак виявлення панкреатиту необхідно для своєчасного лікування та профілактики можливих ускладнень.
Список літератури
1. Воробйов І.В. Вузликовий періартеріїт / І.В. Воробйов, В.Є. Любомудров. - М .: Медицина, 1973. - 200 с.
2. Лепявко А.Г. Ревматизм і боротьба з ним / А.Г. Лепявко. - Київ, 1958. - 158 с.
3. Маев І.В. Хвороби підшлункової залози / І.В. Маев, Ю.А. Кучерявий. - У 2 т. - М .: ВАТ «Вид-во« Медицина », вид-во« Шико », 2008. - 416 с.
4. Нестеров А.І. Клініка колагенових хвороб / А.І. Нестеров, А.Я. Сідігін. - М .: Медицина, 1966. - 482 с.
5. Миколаєва В.А. Функціональний стан деяких головних травних залоз (шлунка, підшлункової залози і печінки) при ревматизмі: Автореф. дис ... канд. мед. наук / В.А. Миколаєва. - Іжевськ, 1958. - 15 с.
6. Яригін Н.Є. Системні алергічні васкуліти / Н.Є. Яригін, В.А. Насонова, Р.Н. Потєхіна. - М .: Медицина, 1980. - 328 с.
7. Acute pancreatitis and spontaneous rupture of pancreatic pseudocyst in systemic lupus erythematosus / CF Campos, JA Scrignoli, LP de Almeida [et al.] // Acta Reumatol. Port. - 2010. - Vol. 35, № 2. - P. 236-240.
8. Acute pancreatitis as the initial presentation in pediatric systemic lupus erythematosus / W. Rose, MM Puliyel, PD Moses, D. Danda // Indian J. Pediatr. - 2009. - Vol. 76, № 8. - P. 846-847.
9. Acute pancreatitis in juvenile systemic lupus erythematosus: a manifestation of macrophage activation syndrome? / LM Campos, CH Omori, AP Lotito [et al.] // Lupus. - 2010. - Vol. 19, № 14. - P. 1654-1658.
10. Antonopoulosl S. Drug induced pancreatitis might be a class effect of statin drugs / S. Antonopoulosl, S. Mikrosl, S. Kokkorisl // JOP. - 2005. - Vol. 6, № 4. - P. 380-381.
11. Autoimmune pancreatitis (in Japanese) / I. Nishimori, K. Suda, I. Oi [et al.] // Nippon Shokakibyo Gakkai Zasschi. - 2000. - Vol. 97. - P. 1355-1363.
12. A case of acute pancreatitis in a patient with systemic lupus erythematosus / A. Ozenc, H. Altun, E. Hamaloglu, A. Ozdemir // Acta. Chir. Belg. - 2005. - Vol. 105, № 3. - P. 319-321.
13. A case of acute pancreatitis with systemic lupus erythematosus / K. Kumagai, M. Tamano, K. Kojima [et al.] // Nippon. Shokakibyo. Gakkai. Zasshi. - 2010. - Vol. 107, № 2. - P. 278-284.
14. A case of autoimmune pancreatitis associated with sclerosing cholangitis, retroperitoneal fibrosis and Sjцgren's syndrome / T. Fukui, K. Okazaki, H. Yoshizawa [et al.] // Pancreatology. - 2005. - Vol. 5, № 1. - P. 86-91.
15. A case of chronic pancreatitis with diffuse irregular narrowing of the pancreatic duct complicated by Sjцgren's syndrome and interstitial pneumonia / K. Arai, O. Kawamura, I. Naruse [et al.] // Nippon Shokakibyo Gakkai Zasshi. - 2001. - Vol. 98, № 7. - P. 847-852.
16. A case of systemic lupus erythematosus associated with severe acute pancreatitis / K. Tahara, K. Nishiya, T. Nishioka [et al.] // Ryumachi. - 1999. - Vol. 39, № 3. - P. 598-603.
17. Катастрофічний антифосфоліпідний синдром, що проявляється як ішемічний панкреатит при системному червоному вовчаку / А.В. - 2009. - Вип. 4, № 10 (5). - 566-569.
18. Хронічний кальцифіцірующий панкреатит і системний червоний вовчак / H. Izzedine, C. Caramella, V. Ratziu, G. Deray // Підшлункова залоза. - 2005. - Вип. 31, № 3. - С. 289-290.
19. Хронічний панкреатит, пов'язаний з системним червоним вовчаком у молодої дівчини / JC Penalva, J. Martnnez, E. Pascual [et al.] // Підшлункова залоза. - 2003. - Том. 27, № 3. - С. 275-277.
20. Клінічний аналіз системного червоного вовчака з шлунково-кишковими проявами / Д. Xu, H. Yang, CC Lai [et al.] // Lupus. - 2010. - Вип. 19, № 7. - С. 866-869.
21. Тісна залежність між аутоімунним панкреатитом і мультифокальним фібросклерозом / Т. Kamisawa, N. Funata, Y. Hayashi [et al.] // Gut. - 2003. - Том. 52. - С. 683-687.
22. Корнеліс Т. Синдром болю в животі у хворого вовчака / Т. Cornelis, C. Breynaert, D. Blockmans // Clin. Ревматол. - 2008. - Вип. 27, № 2. - С. 257-259.
23. Цитомегаловірусний асоційований панкреатит у пацієнта з системним червоним вовчаком / Y. Ikura, Т. Matsuo, М. Ogami [et al.] // J. Rheumatol. - 2000. - Вип. 27, № 11. - С. 2715-2717.
24. Ессаадуні Л. Панкреатит як початковий прояв системного червоного вовчака / L. Essaadouni, E. Samar, K. Krati // Лупус. - 2010. - Вип. 19, № 7. - С. 884-887.
25. Фатальний гострий панкреатит, ускладнений панкреатичними псевдоцистами у пацієнта з системним червоним вовчаком / Е. Cairoli, G. Pйrez, A. Briva [et al.] // Ревматол. Int. - 2010. - Вип. 30, № 5. - С. 675-678.
26. Шлунково-кишкові захворювання: Патофізіологія, діагностика, лікування / За ред. MH Sleisenger, JS Fordtran. - Філадельфія [et al.]: WB Saunders Company, 1983. - 1850 с.
27. Гістопатологічне дослідження підшлункової залози в системному червоному вовчаку (на японській мові) / R. Nakamura, K. Miyasaka, H. Bettusyo [et al.] // Tan-to-Sui. - 1984. - Доп. 5. - С. 545-554.
28. Збільшення сироваткових антитіл CA 19-9 при синдромі Шегрена / Р.Сафаді, М.Лігумський, Е.Голдін [et al.] // Postgrad. Med. J. - 1998. - Vol. 74, № 875. - С. 543-544.
29. Капур Д. Кортикостероїди і СКВ панкреатит / Д. Капур, Е. Мендез, Л. Р. Еспіноза // J. Rheumatol. - 1999. - Вип. 26, № 4. - С. 1011-1012.
30. Кауппі М. Екзокринна дисфункція підшлункової залози у хворих на хронічний поліартрит / М. Кауппі, Е. Канкаанпдд, Х. Каутіанен // J. Clin. Ревматол. - 2001. - Том. 7, № 3. - С. 166-169.
31. Коліма К. Патологія панкреатиту (японською мовою) / К. Коліма // J. Adult. Захворювання. - 1977. - вип. 7. - С. 151-157.
32. Lankisch PG Pancreatitis / PG Lankisch, PA Banks [et al.]. - Берлін: Шпрингер, 1998. - 377 с.
33. Лейкоенцефалопатія та хронічний панкреатит як супутні прояви системного червоного вовчака, пов'язані з антикардіоліпіновими антитілами / J. Swol-Ben, CJ Bruns, U. Mьller-Ladner [et al.] // Ревматол. Int. - 2004. - Вип. 24, № 3. - С. 177-181.
34. Панкреатит, пов'язаний з вовчаком / Г. Нешер, Г. С. Брейер, К. Темпрано [та ін.] // Семін. Артрит. Рев. - 2006. - Вип. 35, № 4. - С. 260-267.
35. Панкреатит, асоційований з вовчаком, ускладнений васкулітом панкреатичної псевдоцисти і центральної нервової системи / Д.С. Менг, Т.Я. Кім, SJ Lee [et al.] // Лупус. - 2009. - Вип. 18, № 1. - С. 74-77.
36. Макол А. Панкреатит в системному червоному вовчаку: частота і пов'язані з нею фактори - огляд когорти Хопкінса Лупус / А. Маколь, М. Петрі // J. Rheumatol. - 2010. - Вип. 37, № 2. - С. 341-345.
37. Манке Р. Проблеми вузлової периартеріїту; з доповіддю // Р. Манке, Р. Пепер // Мед. Wschr. - 1957. - вип. 27. - С. 918-922.
38. Меламед Н. Спонтанне ретроперитонеальное кровотеча з ниркових мікроаневризм і панкреатичного псевдоцисти у пацієнта з системним червоним вовчаком / N. Melamed, Y. Molad // Scand. J. Rheumatol. - 2006. - Вип. 35, № 6. - С. 481-484.
39. Нешер Г. Люпус-асоційований панкреатит / Г. Нешер, Г. С. Брейер, К. Темпрано // Семін. Артрит Rheum. - 2006. - Вип. 35, № 4. - С. 260-267.
40. Синдром перекриття аутоімунного панкреатиту і холангіту, пов'язаний з вторинним синдромом Шегрена / Т. Піккарц, Г. Піккарц, Х. Лохс, Дж. Окенга // Eur. J. Gastroenterol. Гепатол. - 2004. - Вип. 16, № 12. - С. 1295-1299.
41. Підшлункова залоза - патологічна практика і дослідження / Під ред. К. Суда. - Базель: С. Karger AG, 2007. - 318 с.
42. Антитіла панкреатичного протоку та субклінічна недостатність екзокринної підшлункової залози при синдромі Шегрена / А. Д'Амброзі, А. Верзола, П. Булдріні [та ін.] // Recenti Prog. Med. - 1998. - вип. 89, № 10. - С. 504-509.
43. Панкреатит і системний червоний вовчак / J. Lariсo Noia, F. Macnas Garcna, S. Seijo Rnos [et al.] // Rev. Esp. Enferm. Dig. - 2009. - Вип. 101, № 8. - С. 571-579.
44. Патологічне дослідження підшлункової залози при синдромі Шегрена (японською мовою) / Р. Накамура, Г. Окада, Н. Тамакі [та ін.] // Ніппон Шокакібйо Гаккай Засчі. - 1981. - вип. 78. - P. 2170-2176.
45. Пацієнт первинного синдрому Шегрена з вираженим набряком численних екзокринних залоз і склерозуючим панкреатитом / C. Akahane, Y. Takei, A. Horiuchi [et al.] // Intern. Med. - 2002. - Вип. 41, № 9. - С. 749-753.
46. Рідкий випадок аутоімунного полігландулярного синдрому типу 3 / H. Shimomura, Y. Nakase, H. Furuta [et al.] // Diabetes Res. Clin. Практика. - 2003. - Том. 61, № 2. - С. 103-108.
47. Серонегативний синдром Шекгрена з безсимптомним аутоімунним склерозуючим панкреатитом / M. Matsuda, H. Hamano, T. Yoshida [et al.] // Clin. Ревматол. - 2007. - Вип. 26, № 1. - С. 117-119.
48. Синдром Шегрена. Клінічне, патологічне та серологічне дослідження шістдесяти двох випадків / KJ Bloch, WW Buchanan, MJ Wohl [et al.] // Медицина. - 1965. - вип. 44. - С. 187-231.
49. Дослідження рани підшлункової залози у пацієнтів з СКВ (японською мовою) / C. Odaira, M. Koizumi, A. Fujiwara [et al.] // Nippon Shokakibyo Gakkai Zasschi. - 1987. - Вип. 84. - С. 2722-2730.
50. Системний червоний вовчак, що проявляється як аутоімунний паротит і панкреатит - випадок / GC Geraldino, DV Polizelli, CL Pedroso [et al.] // Acta. Reumatol. Порт. - 2010. - Вип. 35, № 2. - С. 241-243.
51. Системний червоний вовчак, пов'язаний з гострим панкреатитом: випадок захворювання / HC Fan, С. Н. Cheng, YM Hua [et al.] // J. Microbiol. Immunol. Заражає. - 2003. - Том. 36, № 3. - С. 212-214.
Тянь Х. Х. Гастроінтестинальне залучення в системний червоний вовчак: розуміння патогенезу, діагностики та лікування / Х.Р. Тянь, X. Чжан // World J. Gastroenterol. - 2010. - Вип. 28, № 16 (24). - С. 2971-2977.
Гістологічні дослідження судинних уражень печінки, жовчного міхура і підшлункової залози при колагенових захворюваннях (на японській мові) / Т. Yoshimine // Juntendo Igaku. - 1987. - Вип. 33. - С. 59-73.


