- Йога начинающим видео
- Хулахуп танец видео
- Смотреть моя тренировка видео
- Видео тренировки александра емельяненко
- Как правильно крутить обруч на бедрах видео
- Тренировки в кудо видео
- Тренировки рой джонса видео
- Йога онлайн смотреть видео
- Тренировки костя дзю видео
- Видео тренировки роя джонса
- Видео спинальной
- Айенгар йога видео
- Йога для женщин на видео
- Правильно крутить обруч видео
- Плиометрические отжимания видео
- Новости

Управление Здравоохранения Евпаторийского городского совета (С)2011
67 гостей
Панкреатит: стадії, їх симптоми і особливості лікування
- Що таке панкреатит?
- види панкреатиту
- Клінічні форми патології
- інтерстиціальний панкреатит
- некротичний панкреатит
- геморагічний панкреонекроз
- Інфільтративно-некротичний панкреатит
- Гнійно-некротичний панкреатит
- Ступеня тяжкості панкреатиту
- Особливості перебігу захворювання
- стадії панкреатиту
- ферментативна
- реактивна
- стадія секвестрации
- Стадія результату хвороби
- Методи лікування патології в залежності від стадії (коротко)
Панкреатит - запалення підшлункової залози, що протікає в гострій або хронічній формі. Пошкодження клітин органу призводить до руйнування оболонки, виходу в тканини ферментів, некрозу. Виявити панкреатит в ранній стадії і своєчасно почати терапію - шлях збереження функціонування органу і запобігання важких ускладнень.
Захворювання називають «аутоагрессией», заліза страждає від власного секрету. Надалі до процесу запалення приєднується гнійна інфекція.
Що таке панкреатит?
Запалення підшлункової залози при панкреатиті має асептичний характер, іншими словами - не пов'язане з впровадженням інфекції. Найбільш часто зустрічаються варіанти внесені до Міжнародної статистичну класифікацію.
Код за МКХ враховує різні форми і причини патології:
- До 85 - включає гострі процеси з некрозом, абсцедированием, рецидиви, підгострий перебіг хвороби, гнійний і геморагічний вид поразки.
- До 86.0 - підкреслює алкогольне походження панкреатиту.
- До 86.1 - хронічне запалення без додаткових уточнень.
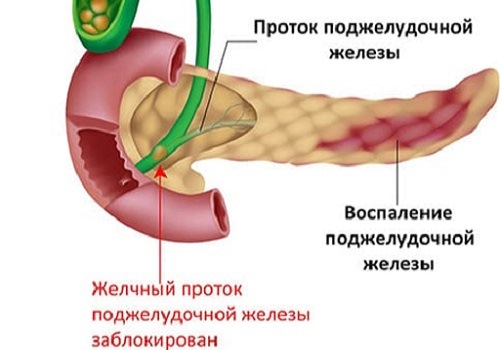
Історія вивчення механізму хвороби (в медицині називається патогенезом) спочатку пов'язувала його з надходженням їжі, що містить значну кількість тваринних жирів, алкоголю. Наслідком поєднання цих факторів впливу є:
- різке посилення секретирующие функції панкреатичних залоз;
- набряк внутрішньої оболонки дванадцятипалої кишки в гирлі головного протока підшлункової залози, через якого утруднюється висновок секрету;
- підвищення тиску і застій в дрібних протоках органу.
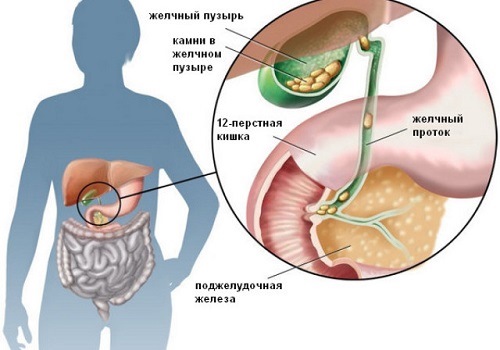
У 1901 році з'явилася теорія «загального каналу» Опіе. Вона пояснила ураження підшлункової залози можливістю закидання жовчі в панкреатичні протоки. Анатомічно вони виходять разом через фатер сосок в дванадцятипалу кишку. Зв'язок з біліарної (жовчовидільної) системою підтверджується майже у 80% пацієнтів.
Надалі до причин приєднані:
- аномалії розвитку залози (звуження проток);
- здавлення сусідніми органами;
- порушення місцевої іннервації.
Більшість гастроентерологів основою ураження підшлункової залози при панкреатиті вважають негативний вплив власних ферментів, їх вихід в кровотік і отруєння всього організму.
При тривалому перебігу хвороби надається значення виснаження резервних можливостей підшлункової залози, згущення панкреатичного соку через випадання білкового осаду.
види панкреатиту
Лікарі розрізняють гостру і хронічну форму панкреатиту. Єдиної класифікації захворювання не існує. Найпопулярнішим є виділення наступних видів гострого запального процесу в підшлунковій залозі.
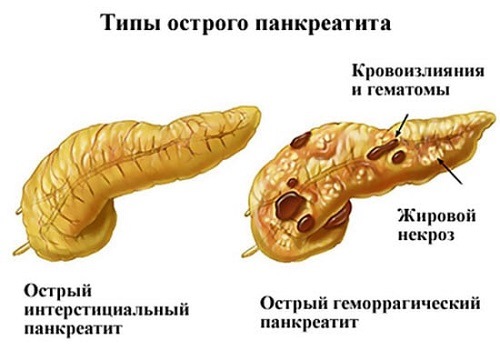
Набряклий або інтерстиціальний - легка форма, характеризується набряком, збільшенням часточок органу при збереженні структури. Можливі поодинокі дрібні вогнища некрозу і поява рідини в черевній порожнині.
Деструктивний або некротичний - важка форма запалення з розвитком некрозу, починаючи з поверхневих шарів органу. Буває двох типів.
На тлі стерильного запалення. розрізняють:
- за характером - жирової, геморагічний і змішаний;
- в залежності від поширеності - дрібно-, великовогнищевий, субтотальний;
- по розташуванню - в голівці, хвостовій частині, з дифузним поширенням на всю залозу.
Інфікований - приєднання інфекції, що надійшла гематогенно або через жовчні протоки.
Серед випадків хронічного панкреатиту розрізняють:
- первинний - запальні і дистрофічні явища спочатку з'явилися в підшлунковій залозі;
- вторинний - панкреатит став наслідком інших захворювань (жовчнокам'яної хвороби, гастродуоденита, цукрового діабету).
Клінічні форми патології
Гострий панкреатит має 5 клінічних форм. Вони виділяються з характерних симптомів, тривалості перебігу, результатів обстеження, вимагають неоднаковою лікувальної тактики.
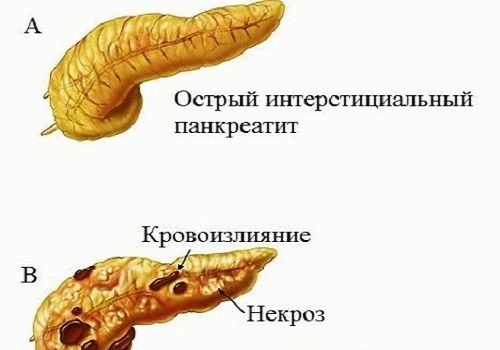
інтерстиціальний панкреатит
Відрізняється швидким і відносно легким перебігом. Набряклість залози зникає за 4-7 днів. Через 2 тижні, повністю відновлюються зруйновані структури органу.
У клінічному перебігу не буває шокового стану, больовий синдром виражений помірно, блювота швидко купірується. Температура у пацієнтів нормальна. Немає змін з боку інших органів (дуже рідко виникає плеврит, ателектази в легеневої тканини).
Лабораторні показники: лейкоцитоз в крові помірний, ШОЕ в перший день нормальна, ферменти в сироватці крові незначно підвищені (через 3 дня, нормалізуються). Чи не виявляється порушень метаболізму, водно-електролітного балансу. Діагноз підтверджується УЗД і комп'ютерної томографії.
некротичний панкреатит
Рано проявом є виражений больовий синдром. У пацієнта стан розцінюється як важкий. Турбує багаторазова блювота, різка слабкість. Температура в межах 37-38 ° C. Звертає увагу блідість, синюшність губ, жовтушність шкіри та склер. Можливий панкреатогенний токсичний шок, наростання серцевої, печінково-ниркової недостатності. У рідкісних випадках - психоз.
Пальпація живота у верхніх відділах болюча, набряклість на попереку і животі. М'язи черевної стінки напружені.
Важка клінічна картина триває до місяця, а зміни в підшлунковій залозі зберігаються довше шести тижнів.
У лабораторних показниках різко збільшений лейкоцитоз, лімфопенія. Про поразку нирок говорить білок і еритроцити в сечі. ШОЕ підвищується з третього дня одночасно з С-реактивним білком, рівнем трипсину, ліпази, білірубіну.
Змінюються показники метаболізму: падає кількість білка в крові (альбуміну), ростуть ферментні тести (трансамінази, лужна фосфатаза, альдолаза, лактатдегидрогеназа).
На ЕКГ - ознаки міокардіодистрофії, в легких випітної плеврит, ателектази, пневмонія, набряк. Виникає ураження сусідніх органів (реактивний гастродуоденіт, виразки, ерозії). Можливий перикардит, внутрішня кровотеча.
Панкреанекроз підтверджується даними лапароскопії, візуально при операції і огляді черевної порожнини.
геморагічний панкреонекроз
Діагноз ставиться на підставі виявлення при лапароскопическом дослідженні підшлункової залози, просоченої кров'ю. У пацієнта симптоматика важкого ферментного перитоніту. Випіт в черевній порожнині коричневого кольору.
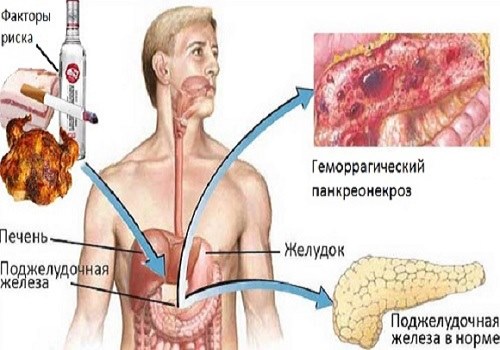
При жировому некрозі заліза ущільнена, некротичні зміни виявляють на всіх органах, що містять жирову клітковину.
Інфільтративно-некротичний панкреатит
Різновид гострого запалення діагностується, якщо на тлі некротичних змін відсутні ознаки інфікування і нагноєння.
Клінічні прояви починаються з 5-7 дня. Пацієнтів більше непокоять не болю, а болісна нудота, різка слабкість, втрата апетиту. У зоні епігастрію іноді вдається пропальпувати болючий інфільтрат.
Температура невисока, помірно виражений лейкоцитоз, нейтрофільоз, зростання ШОЕ. Значно підвищено рівень фібриногену. У діагностиці допомагає рентгеноконтрастне дослідження шлунка, дванадцятипалої кишки, фіброгастроскоп, УЗД.
Гнійно-некротичний панкреатит
Розвивається в зв'язку з розплавленням і секвестрацією некротизованої тканини підшлункової залози і приєднанням гнійної інфекції. Основний симптом - тяжкість стану пацієнта: озноб з лихоманкою, різка слабкість, анемія, нудота і блювота, неможливість самостійно рухатися через слабкість.
Стан може з'явитися через тиждень від початку захворювання або через місяць на тлі лікування. Лабораторно виявляють виражені ознаки запалення, білкову недостатність, анемію з падінням рівня гемоглобіну, еритроцитів, сироваткового заліза, зниження калію і кальцію.
Місцево - здуття живота, набряклість на попереку, хвороблива пальпація в зоні епігастрію. Перистальтика кишечника млява. При фіброгастроскопії виявляють ерозії, крововиливи, виразки, набряк слизової на задній поверхні шлунка. При колоноскопії можна побачити гнійно-некротичні вогнища в товстому кишечнику.
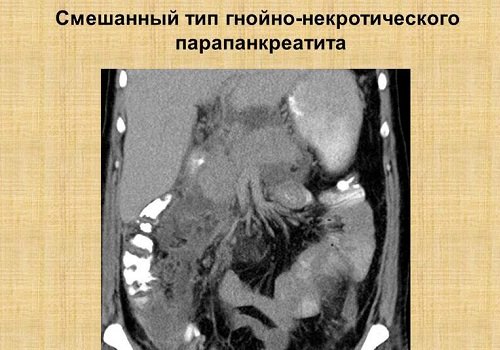
При хронічному панкреатиті чергуються:
- загострення - активуються запальні процеси, різко порушуються функції підшлункової залози;
- ремісії - за допомогою лікування вдається зняти гострі явища, симптоматика дає про себе знати тільки при порушенні дієти, після фізичної напруги.
За клінічним особливостям і переважаючим симптомів у пацієнтів-хроніків розрізняють:
- латентну форму (безсимптомну);
- больову - болі нічні, ранкові, приступообразні, оперізувального типу, локалізовані у верхній частині живота;
- псевдоопухолевая - виявляються ознаки порушення роботи шлунка і дванадцятипалої кишки, застою жовчі;
- диспептичні - нудота і сильна блювота, пронос, підвищення газоутворення, у важких випадках парез кишечника;
- полісімптомние (включаючи рецидивуючий панкреатит) - змішана.
Ступеня тяжкості панкреатиту
Перебіг хронічного панкреатиту має ступеня тяжкості, їх також представляють, як послідовні стадії запалення:
- легкий ступінь (I стадія) - рідкісні загострення, відсутність вираженого больового синдрому;
- середньої тяжкості (II стадія) - загострення повторюються по 3-4 рази на рік, хворий худне, з калом виділяється неперетравлена жирова маса, можливе виявлення цукрового діабету;
- важку (III стадія, кахексії або термінальна) - тривалі і часті загострення, втрата ваги, звуження дванадцятипалої кишки через здавлювання головкою підшлункової залози, цукровий діабет.
Основні лабораторні показники тяжкості ушкодження функції підшлункової залози - рівень специфічних ферментів. Спостерігається значне зростання амілази (бере участь у розщепленні вуглеводів), ліпази (переробляє жири), трипсину і еластази (діють на зв'язку амінокислот в білкових з'єднаннях).
Важливий аналіз на наявність інгібіторів трипсину, він вказує на прогноз хвороби: чим менше показник, тим гірше результат.
Оцінка проводиться на підставі клінічної симптоматики, порушення функції залози, залучення в патологічний процес інших органів і систем.
Результатом хронічного панкреатиту можуть бути:
- недостатність зовнішньосекреторної і ендокринної діяльності залози, важкий інсуліноустойчівий цукровий діабет, незворотні порушення метаболізму;
- ракове переродження розвивається у 4% хворих.
Сучасні стандарти по веденню пацієнта з підозрою на гострий панкреатит вимагають провести оцінку його стану протягом двох діб після госпіталізації. На підставі висновку вибирається об'єктивна тактика і передбачається результат захворювання.
На першому етапі проводиться клінічна діагностика, визначається форма хвороби. Вчені встановили, що прогноз, заснований тільки на клінічних даних, має ймовірність 50%.
Другий етап полягає в об'єктивних лабораторних показниках стану хворого, роботи внутрішніх органів. При цьому точність прогнозування ускладнень і результату підвищується до 70-80%.
Останній етап полягає в заповненні шкали з 9 ознак, включаючи вік і наявні зміни. Підрахунок балів вважається максимально об'єктивною оцінкою.
Згідно з різними модифікаціями:
- менше 3 балів - означає легкий перебіг, прогноз летальності в таких випадках менш 5%;
- оцінка від 3 до 5 балів - відповідає стану середньої тяжкості, летальний результат передбачається в 15-20%;
- 6-11 балів - це вкрай важкий перебіг, летальність досягає 50%.
Особливості перебігу захворювання
Підшлункова залоза з 45 років починає змінюватися. У 55 років уже є порушення, які відображаються на протязі панкреатиту. У літніх пацієнтів захворювання розвивається на тлі атрофії працюють клітин паренхіми, викликаної атеросклерозом судин і порушенням харчування залозистої тканини.
У паренхімі утворюються кісти. Секреторна функція знижується. Хвороба найчастіше стає вторинним ураженням в результаті каменів в жовчному міхурі, тривалого вживання ліків, недотримання дієти, алкоголізму.
Гострий панкреатит у літніх виникає в формі геморагічного некрозу. Блювота і інтоксикація виражені сильніше, ніж у молодих пацієнтів. Зазвичай з'являється жовтяниця, зниження артеріального тиску, аритмії, температура знижується, турбує задишка.
Загострення хронічного процесу провокують захворювання кишечника, жовчного міхура, атрофія шлунка.
стадії панкреатиту
При гострому запаленні залози місцевий процес має фазовий розвиток. Початкова патологія представлена серозною фазою. Прогресування переходить в геморагічний набряк, потім в паренхіматозний і жировий некроз. Крайній ступінь ураження представлена розплавленням і секвестрацією відмерлих зон паренхіми підшлункової залози і ділянок в заочеревинної клітковині.
Фази запалення утворюють стадії патологічного деструктивного процесу.
ферментативна
Протікає перші 5 днів. У залозі утворюється некроз (відмирання клітин), зони ураження різної поширеності. Вихід ферментів в загальний кровотік проявляється ознаками інтоксикації. У частини пацієнтів на цьому етапі вже є недостатність внутрішніх органів (поліорганна), токсичний шок.
Зазвичай панкреанекроз формується за 36-72 години. У 95% випадків перебіг панкреатиту нетяжкий. Ділянки некрозу або не утворюються, або обмежені вогнищем до 10 мм в діаметрі. Переважає набряклість паренхіми.
У 5% пацієнтів формується великовогнищевий поширений панкреанекроз. Відповідно, виявляється важким токсикозом, ураженням внутрішніх органів. Летальний результат досягає 50-60%.
реактивна
Стадія характеризує реакцію організму на утворилися некротичні вогнища в підшлунковій залозі. Відповідає другому тижні гострого перебігу хвороби або загострення хронічного. Результатом служить формування інфільтрату навколо залози в оточуючих тканинах (періпанкреатіческой).
стадія секвестрации
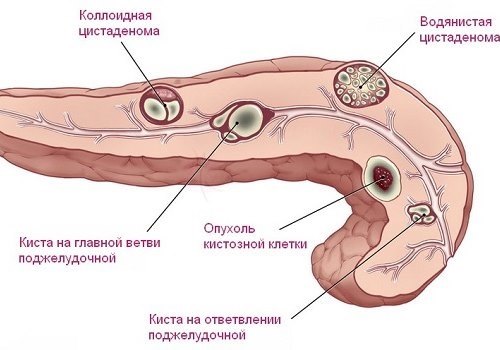
Розплавлення і секвестрація починаються з третього тижня і здатне тривати 5-6 місяців. У підшлунковій залозі утворюються кістозні порожнини, Свищева ходи.
Перебіг процесу відбувається за двома варіантами:
- асептичний - панкреонекроз стерильний, інфекція відсутня;
- септичний - приєднання інфекції сприяє гнійних ускладнень від абсцедирования до сепсису.
Стадія результату хвороби
Період результатів триває півроку і більше. Можливо поступове зворотний розвиток порушень, якщо лікування розпочато своєчасно. При відсутності медичної допомоги формуються небезпечні ускладнення:
- околопанкреатіческій інфільтрат;
- абсцедирование;
- ферментативний перитоніт (стерильний або бактеріальний);
- флегмона в заочеревинної клітковині;
- кровотеча з пошкодженої стінки судин;
- механічна жовтяниця;
- формування в підшлунковій залозі псевдокісти (стерильною або інфікованої);
- утворення внутрішніх і зовнішніх Свищева ходів.
Методи лікування патології в залежності від стадії (коротко)
Найбільш сприятливий прогноз, якщо пацієнт отримує лікування в початковій (ферментативної) стадії панкреатиту в умовах стаціонару.
Потрібно комплексний вплив на підшлункову залозу:
- на область епігастрію кладеться грілка з льодом;
- на 2-3 дні з метою максимального розвантаження забороняється харчування, проводиться відсмоктування тонким зондом вмісту дванадцятипалої кишки і шлунку, в подальшому дієта призначається відповідно до столом № 5п;
- для зняття інтоксикації внутрішньовенно вводяться розчини гемодез, Поліглюкіну, з метою запобігання ацидозу - бікарбонат натрію;
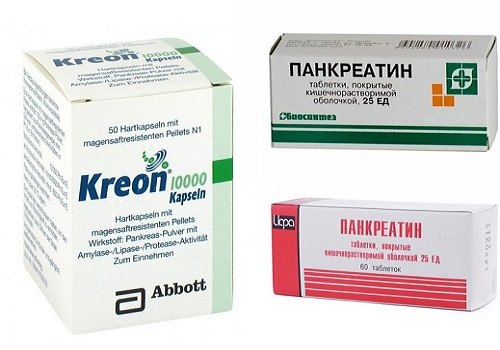
- щоб заблокувати вироблення власних ферментів, показані сильні препарати типу Креону (Панкреатин призначають в стадію одужання, при ремісії хронічного процесу, оскільки його склад недостатній для гострої фази запалення);
- для зняття набряку залози рекомендуються сечогінні засоби;
- болю купіруються спазмолітиками, наркотичними аналгетиками, паранефральной блокадою.
Лікувати реактивну стадію необхідно:
- продовженням придушення синтезу ферментів;
- для боротьби з токсикозом застосовується гемо- та лимфосорбция, дренування і промивання черевної порожнини за допомогою лапароскопа;
- антибіотиками для запобігання приєднання і поширення інфекції;
- препаратами, що поліпшують прохідність крові по капілярному руслу, що нормалізують згортання;
- компенсацією втрати електролітів і негативної дії на міокард, розладів гемодинаміки.
У патогенетичну терапію входять засоби:
- знімають кисневе голодування органу;
- нормалізують роботу кишечника;
- поліпшують прохідність панкреатичного і жовчного проток.
При відсутності результатів консервативної терапії, підозрі на секвестрацію і ускладнення вибирається хірургічний спосіб лікування. Виробляються 2 типу операцій:
- органозберігаючі - полягають в розтіні капсули з метою зняття набряку, тампонаде електронні сумки для дренування и Виведення вмісту;
- резекційну - необхідні для відалення ділянок некрозу (если на УЗД Виявлено понад 50% некротизации органу), секвестрів.
Інфікування панкреонекрозу з подальшими ускладненнями вимагає видалення частини залози або одночасно дванадцятипалої кишки і підшлункової залози.
При вторинному панкреатиті, викликаному жовчнокам'яну хворобу, коли стан пацієнта стабілізується, проводиться видалення жовчного міхура.
При хронічному панкреатиті призначають:
- Суворов дієту;
- ферментативні препарати для підтримки травлення;
- при болях - спазмолітики;
- курси протизапальної терапії під час загострень;
- вітаміни та імуномодулятори для підтримки тканин залози, метаболізму.
Облік стадії панкреатиту дозволяє призначити пацієнтові оптимальне лікування, вчасно перейти до хірургічної тактики, знизити ризик смертельного результату.
список літератури
- Боженка, Ю. Г. Практична панкреатологія. Керівництво для лікарів М. Мед. книга Н. Новгород Вид-во НГМА, 2003 р
- Кучерявий Ю. А., Маев І. В. Хвороби підшлункової залози. У 2 томах (комплект з 2 книг) Медицина, Шико М. 2008 р
- Пігаревскій В. Е. Дослідження епітелію підшлункової залози (до проблеми метаплазії епітелію). Автореферат дисертації Л., 1950 р
- Саркісов Д. С, Саввіна Т. В. Патологічна анатомія хронічного панкреатиту. У книзі «Хронічний панкреатит» під ред. М. І. Кузіна, М. В. Данилова, Д. Ф. Благовидової. М. Медицина, 1985 р. Стор 29-46.
Що таке панкреатит?


