- Йога начинающим видео
- Хулахуп танец видео
- Смотреть моя тренировка видео
- Видео тренировки александра емельяненко
- Как правильно крутить обруч на бедрах видео
- Тренировки в кудо видео
- Тренировки рой джонса видео
- Йога онлайн смотреть видео
- Тренировки костя дзю видео
- Видео тренировки роя джонса
- Видео спинальной
- Айенгар йога видео
- Йога для женщин на видео
- Правильно крутить обруч видео
- Плиометрические отжимания видео
- Новости

Управление Здравоохранения Евпаторийского городского совета (С)2011
67 гостей
лікування СД
лікування СД
У лікуванні СД широко застосовується дієтотерапія, пероральні протидіабетичні препарати та інсулін, призначається лікувальна фізкультура. Всі терапевтичні заходи спрямовані на нормалізацію порушених обмінних процесів і відновлення маси тіла, а також на збереження або відновлення працездатності хворих. Лікування допомагає попередити і усунути різні судинні ускладнення.
Для успішного лікування дуже важливі активну участь і бажання самого хворого. У сучасній клінічній практиці відзначається 5 основних послідовних стадій сприйняття захворювання хворим.
На першій стадії хворий переживає шок після встановлення діагнозу, він заперечує саму ймовірність того, що сталося і тому не сприймає рекомендацій лікаря.
На другій стадії хворий переживає психологічний бунт, який нерідко викликає агресію по відношенню до оточуючих, проте лікар не повинен робити поспішних висновків, що пацієнт психічно агресивний.
На третій стадії хворий погоджується з встановленим діагнозом і готовий прийняти призначене лікування, але при цьому він все ще продовжує «торгуватися», ставлячи свої умови.
Четверта стадія підводить хворого до глибокого самоаналізу, коли депресія бореться з надією. З боку лікаря дуже важливо на цій стадії проявити якомога більше терпіння і навіяти думку про корисність навчання, яким чином можна впоратися з хворобою.
На п'ятій стадії хворий повністю приймає діагноз і починає розуміти, що навіть з цим захворюванням можна нормально жити і працювати або займатися своєю улюбленою справою. На цій стадії пацієнт і лікар нарешті досягають повного взаєморозуміння, що допомагає ефективніше справлятися з клінічними проявами захворювання.
Між лікарем і пацієнтом повинна бути строго розмежована відповідальність за правильне проведення лікування і контроль. Коли хворий знаходиться в стаціонарі, спостереження ведуть лікарі. Нерідко у хворого виникає повна залежність від зовнішньої допомоги, але надалі це може тільки зашкодити. Тому з самого початку хворий повинен змиритися з думкою, що вся його подальше життя буде залежати тільки від нього самого, хоча, звичайно, і при додаткової допомоги медиків. Тим більше що з переходом на амбулаторне лікування хворому доведеться самому контролювати багато свої дії, пов'язані з регулярним введенням інсуліну, дієтою, лікувальною гімнастикою та ін.
Коли поведінка пацієнта відповідає рекомендаціям лікаря і терапевтичні заходи починають давати позитивні результати, то можна сказати, що між лікарем і хворим досягнуто повне взаєморозуміння. Таке явище отримало в клінічній практиці назву «комплаентность».
Етіотропне лікування ЦД I типу (ІЗЦД)
В даному випадку в обов'язковому порядку призначається інсулінотерапія, оскільки ін'єкції інсуліну є життєво необхідними для хворого. Одному пацієнту рекомендується застосовувати відразу два види препаратів, один з яких має короткою тривалістю дії, інший - середньої.
Отримують інсулін з залоз великої рогатої худоби і свиней, а також синтетичним шляхом. Найбільш придатними по праву вважаються очищені людські синтетичні інсуліни.
Етіотропне лікування СД II типу (ІНЦД)
Для лікування цього типу діабету використання інсуліну необов'язково, оскільки захворювання характеризується інсулінонезалежний: в організмі хворого інсулін присутній в достатній кількості. У більшості випадків в терапії діабету застосовуються цукрознижувальні препарати в таблетках. Це похідні сульфанілсечовини: букарбан, манініл, діабетон, глюренорм, мінідіаб і ін. В добу рекомендується приймати не більше 3 таблеток. Дана група препаратів допомагає відновити чутливість клітин до власного інсуліну, тим самим сприяє відновленню обміну на клітинному рівні. Цукрознижувальні препарати в таблетках діляться на 2 основні групи: сульфаніламіди і бігуаніди.
сульфаніламідні препарати
Ці препарати є похідними сульфанілсечовини. Цукрознижувальної дії цих препаратів пов'язане з тим, що вони надають стимулюючу дію на бета-клітини підшлункової залози, а також підвищують чутливість інсулінозалежних тканин до інсуліну шляхом впливу на рецептори. Препарати підвищують синтез глікогену і сприяють його накопиченню, знижують глюконеогенез. Крім того, вони надають антіліполітіческое дію.
Сульфаніламідні препарати бувають I і II генерації. Дозування препаратів I генерації - в дециграм. До них належать такі засоби: хлорпропамид (діабінез, меллінез), орадіан, букарбан (надізан, Оран), бутамид (толбутамід, орабет, діабетол) і ін. Дозування препаратів II генерації - в сотих і тисячних частках грама. До них відносяться такі засоби, як глібенкламід (манініл, даон, еуглюкон), гліклазид (діамікрон, предиан, діабетон), глюренорм (гликвидон), глипизид (мінідіаб).
Коли призначаються препарати I генерації, лікування починають з малих доз - 0,5-1 г, потім поступово підвищують до 1,5-2 г / сут. Не рекомендується подальше збільшення дози, оскільки воно є недоцільним. На 3-5-й день від початку лікування починає проявлятися гіпоглікемічну дію, однак оптимальна дія виникає лише через 10-14 днів.
Середня доза препаратів II генерації не повинна перевищувати 10-15 мг. В даному випадку слід враховувати, що практично всі сульфаніламідні препарати виводяться нирками. Виняток становить тільки глюренорм, який виводиться з організму головним чином кишечником. У зв'язку з цим глюренорм переноситься хворими з ураженням нирок цілком нормально. Нормалізує, на реологічні властивості крові надають такі препарати, як предиан (діамікрон) і деякі інші. Вони знижують агрегацію тромбоцитів.
Препарати сульфанілсечовини призначаються до застосування при ІНЦД середньої тяжкості, а також при переході легкої форми діабету в среднетяжелую, оскільки в даному випадку однієї дієти буває недостатньо для компенсації. Для лікування ЦД II типу середньої тяжкості іноді одночасно використовуються препарати сульфанілсечовини в комбінації з бігуанідами. Для лікування важкої форми СД I типу їх застосовують в поєднанні з інсуліном.
Подібне комбіноване лікування (з використанням інсуліну і сульфаніламідів) нерідко проводиться при невеликих операціях, при наявності інфекції, а також для терапії хворих з ураженими нирками і печінкою, з відсутністю яскраво виражених порушень їх функції.
побічні явища
Сульфаніламідні препарати рідко викликають побічні дії, хоча в деяких випадках спостерігаються лейкопенія і тромбоцитопенія, шкірні алергічні реакції, порушення функції печінки і шлунково-кишкові розлади. Передозування лікарських засобів може призвести до гіпоглікемічних явищ, тому слід дотримуватися дуже обережним, застосовуючи дані препарати.
Закінчення курсу лікування сульфаніламідними препаратами буде залежати від досягнутої компенсації, яка виражається стабілізацією рівня цукру в крові натще і його коливаннями протягом доби. Вони не повинні перевищувати 8,9 ммоль / л, при цьому має бути відсутня гликозурия. Для хворих з тяжкими ураженнями серцево-судинної системи, які пов'язані з основним захворюванням, при відсутності яскраво виражених ознак гіпоглікемії допустимо підвищення рівня цукру крові протягом доби до 10 ммоль / л, глюкозурія - не вище 5-10 м Подібні застереження слід дотримуватися під уникнути розвитку гіпоглікемії. В амбулаторних умовах закінчення курсу лікування цими препаратами настає в залежності від визначення рівня цукру в крові натще і через 1-2 години після сніданку. При цьому попутно досліджується сеча: проводиться збір 3-4 порцій на добу.
бігуаніди
Ці лікарські препарати є похідними гуанідину. Серед них: фенілетілбігуаніди (фенформин, діботін), бутілбігуанід (адебіт, буформін, сілубін) і диметилбігуанід (глюкофаг, диформин, метформін). Препарати діляться на 2 групи: ті, що діють протягом 6-8 годин, і ті, що діють більш тривалий час (пролонговані) - 10-12 годин. Інсулін виробляє гіпоглікемічний ефект, який обумовлений інсуліновим потенцированием. Під дією перерахованих вище препаратів відбувається посилення проникності клітинних мембран для глюкози в м'язах, гальмування неоглюкогенезу, зменшення всмоктування глюкози в кишечнику. Крім того, бігуаніди володіють важливою властивістю: вони гальмують липогенез і підсилюють ліполіз.
Бігуаніди, як правило, призначаються до застосування при ІНЦД II типу середньої тяжкості без кетоацидозу і при відсутності захворювань печінки і нирок. Дані препарати особливо рекомендуються хворим з надмірною вагою при резистентності до сульфаніламідів. Їх застосовують в комбінації з інсуліном, особливо для лікування хворих з надмірною вагою. Інша комбінація - бігуаніди і сульфаніламіди - застосовується для досягнення максимального цукрознижуючої ефекту. В цьому випадку використовуються мінімальні дози препаратів.
побічні явища
Серед побічних явищ слід відзначити порушення функції шлунково-кишкового тракту, коли у хворого виникають відчуття металевого смаку в роті, нудота, блювота, проноси. Дані препарати можуть також викликати порушення функцій печінки, алергічні реакції у вигляді шкірних висипань і т. П. Передозування і застосування великих доз, особливо при наявності у хворого порушень функцій печінки і нирок, схильності до плопоксіі, серцевої недостатності, можуть привести до розвитку токсичної реакції . Вона буде виражена підвищенням вмісту в крові молочної кислоти, що свідчить про розвиток лактатоцідоза. Найбезпечніші з точки зору токсичності препарати - метформін, диформин і гліформін.
Протипоказання
Пероральні цукрознижувальні засоби протипоказані при наявності деяких інших захворювань і ускладнень. До них належать такі:
- кетоацидоз;
- кетоацидотическая, гіперосмолярна, лактацидотическая кома;
- вагітність;
- лактація;
- великі операції;
- важкі травми;
- інфекції;
- виражені порушення функції нирок і печінки;
- захворювання крові з лейкопенією або тромбоцитопенією.
Показання до призначення інсулінотерапії:
- СД I типу;
- кетоацидоз різного ступеня тяжкості;
- кетоацидотическая, гіперосмолярна, лактацидотическая кома;
- виснаження хворого;
- важкі форми СД з наявністю ускладнень;
- інфекції;
- оперативні втручання;
- вагітність, пологи, лактація (при будь-якій формі і тяжкості СД);
- наявність протипоказань до застосування пероральних препаратів.
інсулінотерапія
Для хворих призначаються певні дози інсуліну в залежності від рівня глюкози в крові. Препарати розрізняються за тривалістю дії: середньої тривалості, короткого і тривалої дії. Простий інсулін відноситься до препаратів короткої дії і необхідний для швидкого усунення гострих порушень обміну речовин, особливо для лікування хворих в стані прекоми і коми, а також при гострих ускладненнях, викликаних інфекцією або травмою. Даний засіб також використовується при будь-якій формі СД. У зв'язку з короткочасністю його дії (всього 5-6 годин) необхідно робити ін'єкції 3-5 разів на добу.
Компенсація СД за допомогою простого інсуліну досягається при введенні його 4-5 разів на добу. Застосування даного препарату, крім терапевтичної дії, допомагає визначити справжню потребу організму в інсуліні. В постійній терапії нерідко використовується комплексне застосування простого інсуліну разом з препаратами пролонгованої дії. В даному випадку застосовується інсулін, отриманий з підшлункової залоз великої рогатої худоби і свиней (суінсулін), а також актрапид виробництва Данії.
Препарати середньої тривалості починають діяти через 1-2 години після введення, максимум - через 4-6 годин. Тривалість їх дії - 10-18 годин. До таких пролонгованим препаратів відноситься суспензія цінкінсуліна аморфного (ІЦС-А). Її дія проявляється через 1-1,5 години, максимум - 4-6 годин. Тривалість дії - 12-16 годин. ИЦС-А - препарат вітчизняного виробництва, і за своєю дією він близький до зарубіжного еквіваленту, інсуліну Б (Insulinum semilente).
До препаратів інсуліну тривалої дії відноситься протамінцінкінсулін (ПЦИ). Початок його дії настає через 6-8 годин після введення засобу, максимум - 14-18 годин. Тривалість дії - 20-24 години. Якщо призначається саме цей препарат, то одночасно застосовується додаткове введення простого інсуліну вранці, щоб знизити рівень гіперглікемії в дообеденное годинник. Існує також суспензія інсулінпротаміна (СІП). Початок дії препарату - через 1-1,5 години, максимум - через 8-12 годин. Тривалість дії - 20-24 години. Суспензія цінкінсуліна кристалічного (ИЦС-К, або Insulinum ultralente) починає діяти через 6-8 годин, максимум - через 12-18 годин. Тривалість дії - 30 годин. Інсулінцінксуспензія (ИЦС) є сумішшю 30% -ного ИЦС-А і 70% -ного ИЦС-К. Цей препарат починає діяти через 1-1,5 години, максимум - 5-7 або 10-14 годин (в залежності від дози). Тривалість дії - 18-24 години.
Таблиця 5. Характеристика інсулінових препаратів по тривалості дії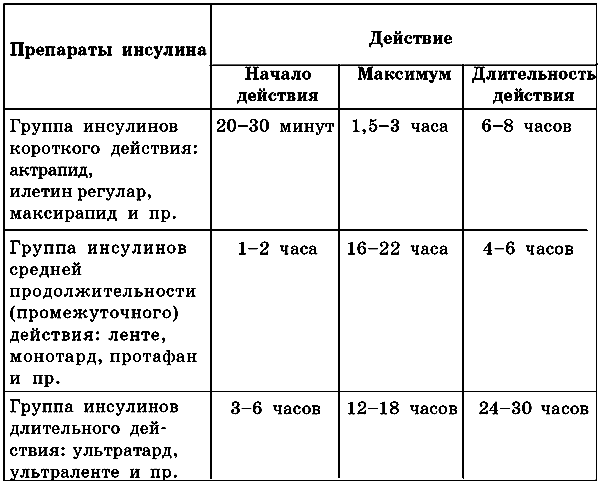
Сучасні фармацевтичні препарати більш очищені і позбавлені білкових високомолекулярних домішок монопіковие або монокомпетентних інсулінів. Вони можуть бути середньої тривалості, короткого і тривалої дії. До них відносяться М-інсулін, дія якого (початок і тривалість) відповідає дії суінсулін. Існують також препарати, що відповідають за параметрами засобів гіпоглікемічної дії - інсуліни групи ИЦС (відповідно ИЦС-А, ИЦС і ИЦС-К). Це суспензії інсуліну: семілонг, лонг і ультралонг. Крім основного дії, вони є значно меншими алергізуючих властивостей, тому ризик появи алергічної реакції, а також липоатрофии зводиться до мінімуму.
Серед аналогічних зарубіжних препаратів цього рівня слід зазначити наступні: актрапид-МС, стрічці-МС, монотард-МС, протафан-МС, рапітард-МС, семіленте-МС, ультраленте-МС. Крім того, за кордоном випускаються препарати людського інсуліну. Це актрапид-КМ, монотард-НМ і протафан-НМ. Їх доцільніше призначати при виявленому цукровому діабеті I типу, особливо в дитячому та юнацькому віці, при показаннях на алергію до інсуліну, а також при липодистрофии і вагітності.
Потреба організму в екзогенному інсуліні розрахувати досить складно, оскільки реакції на цей препарат індивідуальні. Крім того, чутливість до інсуліну в різні періоди захворювання буває різною.
Щоб визначити в точності потреба в інсуліні і домогтися компенсації, проводять такі дії:
- вводять інсулін короткої дії 4-5 разів на добу;
- після досягнення компенсації хворого переводять на дворазову ін'єкцію інсуліну середньої тривалості або тривалої дії в комбінації з інсуліном короткої дії.
Це досягається тим, що, наприклад, інсулін середньої тривалості дії і простий інсулін вводять перед сніданком і вечерею або замість цього перед сніданком вводять інсулін середньої тривалості і короткого дії, перед вечерею - короткого і сном - середньої тривалості дії. Хоча допускаються й інші варіанти.
Подібний режим введення інсуліну дозволяє зіставити «піки секреції» інсуліну з періодами посталиментарной гіперглікемії. Завдяки цьому можна імітувати в конкретній ступеня секрецію інсуліну в нормі.
Існують певні критерії компенсації СД. Для СД I типу критерієм є те, що гликемия не перевищує протягом доби 11 ммоль / л. При цьому враховуються також відсутність гіпоглікемії, ознаки декомпенсації, працездатність хворого, тривалість захворювання, наявність серцево-судинних порушень та ін. В зв'язку з усіма цими свідченнями існують індивідуальні критерії компенсації, які вимагають розгляду кожного конкретного випадку окремо.
Передозування інсуліну або підвищені дози (наприклад, якщо ви хочете досягти нормогликемии і аглікозурії) можуть привести до розвитку у хворого синдрому хронічного передозування інсуліну. Дане явище носить назву «синдром Сомоджі». Його слід особливо побоюватися при застосуванні однієї ін'єкції інсуліну добового дії.
При максімумі Дії інсуліну Добовий Дії вечірня и нічна гіпоглікемія часто віклікає реактивну гіперглікемію. Вона фіксується при візначенні глікемії натщесерце. Подібне явіще зазвічай спонукає лікаря збільшити дозу інсуліну, щоб віклікаті ще більш віражені коливання уровня глюкози в крови, тобто посіліті лабільність перебігу захворювання. Встановити діагноз синдрому хронічної передозування інсуліну дозволяє аналіз самопочуття хворого протягом деякого часу, а також коливання глікемії і глюкозурії протягом доби. Для цих цілей дозу інсуліну поступово знижують: препарат короткої дії вводять 4-5 разів на добу, потім 2 рази на добу вводять препарати середньої тривалості і короткого дії.
До побічних явищ при лікуванні препаратами інсуліну відноситься гіпоглікемія, коли у хворого спостерігається різке зниження рівня глюкози в крові. В даному випадку причиною цього стають такі чинники: порушення режиму харчування і дієти, передозування інсуліну, а також важке фізичне навантаження.
Основні симптоми розвитку гіпоглікемії: раптова слабкість, підвищена пітливість, відчуття голоду, збудження, тремтіння рук і ніг, запаморочення. У деяких випадках у хворого спостерігаються невмотивовані вчинки. Надалі можуть виникнути судоми, відбувається втрата свідомості, розвивається гіпоглікемічна кома. В даному випадку, щоб запобігти згубні ускладнення, необхідно дати хворому легкозасвоювані вуглеводи.
Стан гіпоглікемії особливо небезпечно в похилому і старечому віці, оскільки існує ймовірність швидкоплинного розвитку ішемії міокарда та порушення мозкового кровообігу. Якщо стан гіпоглікемії повторюється неодноразово, то підвищується можливість розвитку різних судинних ускладнень. У важких випадках гіпоглікемії і при великій тривалості можуть статися безповоротні дегенеративні зміни в центральній нервовій системі.
Серед ускладнень при інсулінотерапії слід окремо відзначити алергічні реакції. Це може бути місцева алергія з почервонінням шкірного покриву, ущільненням і свербінням шкіри в місці введення інсуліну. Алергія також може бути загальною, коли хворий відчуває слабкість, з'являються висипання на шкірі (типу кропивниці), генералізований свербіж, підвищується температура. У деяких випадках у хворого розвивається анафілактичний шок.
У клінічній практиці існує таке поняття, як «инсулинрезистентность». Воно означає велику потребу організму в інсуліні для досягнення компенсації. У більшості випадків такий стан виникає в зв'язку з дією негормональних і гормональних антагоністів інсуліну. Прийнято вважати, що норма дозування інсуліну у хворих на ЦД дорівнює 0,6-0,8 ОД / кг, однак при інсулінорезистентності потреба в інсуліні значно перевищує цю норму. Існує 3 ступеня інсулінорезистентності: легка, середньої важкості та важка. При першій добова потреба в інсуліні дорівнює 80-120 ОД, при другій - 120-200 ОД, при третьої - більше 200 ОД інсуліну.
Слід зазначити ще одне побічна дія інсулінотерапії - липодистрофию (інсулінові набряки), яка розвивається в місцях ін'єкцій інсуліну. Ліподистрофія буває гіпертрофічною або атрофической. Причина цього явища криється в імунних процесах, які призводять до деструкції підшкірної клітковини. З дозою введеного інсуліну, компенсацією або декомпенсацією діабету липодистрофия не пов'язана. Дане ускладнення зустрічається досить рідко і спостерігається в основному в стадії декомпенсації цукрового діабету.
Лікування ускладнень цукрового діабету
Якщо СД ускладнений кетоацидозом, хворому призначається дробове введення простого інсуліну, при цьому доза повинна бути строго індивідуальною. Дієтотерапія зводиться до наступних дій: в харчуванні обмежується вміст жирів до 20-30 г на добу, збільшується кількість легкозасвоюваних вуглеводів до 300-400 г / сут і вище. Призначаються продукти харчування, насичені вітамінами групи С і В, а також їх таблетовані еквіваленти. Обов'язково потрібно приймати кокарбоксилазу, лужне пиття, ксиліт.
Якщо хворий знаходиться в прекоматозном стані, його терміново госпіталізують. В даному випадку скасовуються препарати інсуліну продовженого дії, вони замінюються простим інсуліном, який вводять підшкірно і дрібно в 4-5 ін'єкцій. Спочатку доза інсуліну становить, як правило, 20 ОД, потім дозування розраховують залежно від динаміки клінічної картини і рівня глікемії. У комплексі з введенням першої дози інсуліну одночасно проводять крапельневливання ізотонічного розчину хлориду натрію: протягом 2-3 годин вливають 1,5-2 л розчину. При подальшому лікуванні призначають лужне пиття і ксиліт.
Кетоацидотичної кому можна лікувати в стаціонарних умовах. Основні заходи зводяться до компенсації вуглеводного, жирового, білкового, водно-електролітного обмінів і попередження розвитку вторинних ускладнень. Останнім часом широко застосовується метод лікування шляхом введення невеликих доз інсуліну внутрішньовенно. Даний метод називається режимом малих доз інсуліну. Він дозволяє в найкоротший термін і досить ефективно стабілізувати вміст інсуліну в крові: знижує його концентрацію до того рівня, при якому відбувається купірування коматозного стану. Крім того, він сприяє плавного зниження глікемії, допомагає швидко ліквідувати кетоз, зводить можливість розвитку гіпоглікемії до мінімуму. Початкова доза введення інсуліну буде залежати від тяжкості стану, рівня глікемії і вираженості кетоацидозу.
Для внутрішньовенних ін'єкцій використовують свинячий або звичайний інсулін. Його разова доза дорівнює 8-12 ОД. Якщо СД ускладнений глікемії, що перевищує 33,3 ммоль / л, дозу інсуліну підвищують до 12-16 ОД. При наступних введеннях дозування розраховують залежно від рівня глюкози в крові, який визначають кожні 1-2 години. Якщо рівень глюкози в крові в перші 2-4 години не знижується на 30%, то первісну дозу збільшують майже в 2 рази. Якщо вміст цукру знижується в 2 рази, то вихідну дозу інсуліну, що вводиться теж знижують в 2 рази.
Позитивні клінічні дані - такі, як зниження гіперглікемії і кетонемії, відновлення гемодинаміки, функцій нирок, центральної нервової системи, - є показанням до призначення введення інсуліну підшкірно. Його вводять кожні 3-6 годин.
Крім цього, внутрішньовенно вводиться ізотонічний розчин хлориду натрію в кількості 3-5 л / сут. Якщо відбувається швидке зниження глікемії, через 3-4 години після першої ін'єкції інсуліну вводять 5% -ний розчин глюкози. Щоб відновити окислювальні процеси, в інфузіруемих склад додають 5% -ний розчин аскорбінової кислоти і кокарбоксилазу. Додатково в разі необхідності проводять кисневу терапію.
Через 4-6 годин після початку виходу хворого з коматозного стану в крапельницю додають 10% -ний розчин хлориду калію в кількості 3-6 г / сут. Це необхідно для того, щоб підкоригувати електролітні зрушення. При цьому проводять контроль вмісту калію в сироватці крові, ведуть спостереження за видільними функціями нирок, використовуючи мониторное ЕКГ-спостереження.
Для усунення ацидозу при гіперлактацідеміческой комі хворому вводять бікарбонат натрію. Залежно від показань призначаються ті чи інші препарати. Це може бути строфантин (корглікон), кордіамін, мезатон, а також антибіотики. Після того як хворий приходить до тями, протягом 3-4 днів продовжують дробове введення інсуліну. Поступово розширюється дієта. Подальше лікування зводиться до того, що починають застосовуватися препарати інсуліну пролонгованої дії. Бажано віддавати перевагу препаратам середньої тривалості дії і вводити їх в дві ін'єкції.
У лікуванні микроангиопатии головним є досягнення повної компенсації обмінних порушень. Це можливо при поєднанні адекватної дієти з інсулінотерапією або пероральними цукрознижувальними засобами. В даному випадку використовуються такі лікарські засоби та препарати: Ангіопротектори (дицинон, доксиум, трентал, діваскан, пармидин), анаболічні гормони (метандростенопон, ретаболіл, силаболин), препарати, що знижують рівень холестерину і ліпопротеїдів у крові (клофібрат, місклерон), препарати нікотинової кислоти (никошпан, нігексін, компламин), а також вітаміни (аскорутин, вітаміни групи В і ретинол).
У терапії ретинопатії використовується коагуляція, що проводиться за допомогою лазера. У лікуванні неускладненій нейропатії застосовуються фізіотерапевтичні методи - такі, як индуктотермия, електрофорез і т. Д.
Терапевтичне усунення гіпоглікемії досягається шляхом прийому всередину легкозасвоюваних вуглеводів або введення внутрішньовенно 40% -ного розчину глюкози (20-100 мл одномоментно), внутрішньом'язово - адреналіну і глюкагону.
Алергічні реакції можна усунути, використовуючи метод швидкої десенсибілізації. При цьому вводяться препарати інсуліну іншого типу або очищені препарати інсуліну - монокомпонентні і монопіковие.
Якщо спостерігається розвиток інсулінорезистентності, то призначають очищені препарати інсуліну, кортикостероїди (20-40 мг). Дози препаратів, що вводяться поступово знижуються. Використовують також комбіноване лікування: інсулін і пероральні протидіабетичні засоби.
Щоб усунути липодистрофию, проводять обколювання свинячим інсуліном ураженої ділянки, а також електрофорез з лідазу.
Одним з найважливіших моментів у лікуванні СД та його ускладнень є навчання хворих методам самоконтролю. Необхідно, щоб вони самостійно могли контролювати свій стан і своєчасно зверталися до лікаря за додатковою консультацією. Дуже важливо дотримуватися всі специфічні особливості гігієнічних процедур і інших дій, оскільки це є основною підтримкою компенсації СД, а також допомагає попередити можливі ускладнення і зберегти працездатність.


