- Йога начинающим видео
- Хулахуп танец видео
- Смотреть моя тренировка видео
- Видео тренировки александра емельяненко
- Как правильно крутить обруч на бедрах видео
- Тренировки в кудо видео
- Тренировки рой джонса видео
- Йога онлайн смотреть видео
- Тренировки костя дзю видео
- Видео тренировки роя джонса
- Видео спинальной
- Айенгар йога видео
- Йога для женщин на видео
- Правильно крутить обруч видео
- Плиометрические отжимания видео
- Новости

Управление Здравоохранения Евпаторийского городского совета (С)2011
67 гостей
Пухлини головного мозку
- Загальні відомості
- Причини пухлини головного мозку
- Класифікація
- Симптоми пухлин головного мозку
- діагностика
- Лікування пухлини головного мозку
- Прогноз при пухлинах мозку
- профілактика
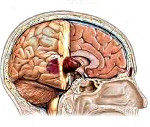
Пухлини головного мозку - внутрішньочерепні новоутворення, що включають як пухлинні ураження церебральних тканин, так і нерви, оболонки, судини, ендокринні структури головного мозку. Виявляються вогнищевоюсимптоматикою, що залежить від топіки ураження, і загальномозковими симптомами. Діагностичний алгоритм включає огляд невролога і офтальмолога, Ехо-ЕГ, ЕЕГ, КТ та МРТ головного мозку, МР-ангіографію та ін. Найбільш оптимальним є хірургічне лікування, за показаннями доповнене хіміо- та радіотерапії. При його неможливості проводиться паліативне лікування.
Загальні відомості
Пухлини головного мозку становлять до 6% всіх новоутворень в організмі людини. Частота їх зустрічальності коливається від 10 до 15 випадків на 100 тис. Чоловік. Традиційно до церебральним пухлин відносять все інтракраніальні новоутворення - пухлини церебральної тканини і оболонок, освіти черепних нервів, судинні пухлини, новоутворення лімфатичної тканини і залізистих структур (гіпофіза і шишкоподібної залози). У зв'язку з цим пухлини головного мозку ділять на внутрішньомозкові і позамозкові. До останніх відносять новоутворення церебральних оболонок і їх судинних сплетінь.
Пухлини головного мозку можуть розвиватися в будь-якому віці і навіть носити вроджений характер. Однак серед дітей захворюваність нижче, не перевищує 2,4 випадку на 100 тис. Дитячого населення. Церебральні новоутворення можуть бути первинними, спочатку беруть свій початок в тканинах мозку, і вторинними, метастатичними, зумовленими поширенням пухлинних клітин внаслідок гемато або лімфогенної дисемінації. Вторинні пухлинні ураження зустрічаються в 5-10 разів частіше, ніж первинні новоутворення. Серед останніх частка злоякісних пухлин складає не менше 60%.
Відмінною особливістю церебральних структур є їх розташування в обмеженому ІНТРАКРАНІАЛЬНОГО просторі. З цієї причини будь-яке об'ємне утворення внутрішньочерепної локалізації в тій чи іншій мірі призводить до здавлення мозкових тканин і підвищенню интракраниального тиску. Таким чином, навіть доброякісні за своїм характером пухлини головного мозку при досягненні певного розміру мають злоякісний перебіг і можуть привести до летального результату. З огляду на це особливої актуальності для фахівців в області неврології і нейрохірургії набуває проблема ранньої діагностики і адекватних термінів хірургічного лікування церебральних пухлин.
Пухлини головного мозку
Причини пухлини головного мозку
Виникнення церебральних новоутворень, як і пухлинних процесів іншої локалізації, пов'язують з впливом радіації, різних токсичних речовин, істотним забрудненням навколишнього середовища. У дітей висока частота вроджених (ембріональних) пухлин, однією з причин яких може виступати порушення розвитку церебральних тканин у внутрішньоутробному періоді. Черепно-мозкова травма може служити провокуючим фактором і активізувати латентно протікає пухлинний процес.
У ряді випадків пухлини головного мозку розвиваються на тлі проведення променевої терапії пацієнтам з іншими захворюваннями. Ризик появи церебральної пухлини підвищується при проходженні імуносупресивної терапії, а також у інших груп іммунокомпрометірованних осіб (наприклад, при ВІЛ-інфекції і нейроСПИД ). Схильність до виникнення церебральних новоутворень відзначається при окремих спадкових захворюваннях: хвороби Гіппеля-Ліндау , туберозному склерозі , факоматозах , нейрофіброматозі .
Класифікація
Серед первинних церебральних новоутворень переважають нейроектодермальні пухлини, які класифікують на:
- пухлини астроцитарної генезу ( астроцитома , Астробластома)
- олігодендрогліальних генезу (Олігодендрогліома, олігоастрогліома)
- епендимарної генезу ( епендимома , Папілома хоріоїдного сплетення)
- пухлини епіфіза ( пінеоцітома , пінеобластома )
- нейрональні ( гангліонейробластома , Гангліоцітома)
- ембріональні і низькодиференційовані пухлини ( медуллобластома , Спонгіобластома, гліобластома)
- новоутворення гіпофіза (аденома)
- пухлини черепно-мозкових нервів (нейрофіброма, невринома )
- освіти церебральних оболонок ( менінгіома , Ксантоматозние новоутворення, меланотічние пухлини)
- церебральні лімфоми
- судинні пухлини (ангіоретікулома, гемангіобластома )
Внутрішньомозкові церебральні пухлини по локалізації класифікують на суб-і супратенторіальні, полушарние, пухлини серединних структур і пухлини підстави мозку.
Метастатичні пухлини мозку діагностуються в 10-30% випадків ракового ураження різних органів. До 60% вторинних церебральних пухлин мають множинний характер. Найбільш частими джерелами метастазів у чоловіків виступають рак легенів, колоректальний рак , рак нирки , у жінок - рак молочної залози , Рак легенів, колоректальний рак і меланома . Близько 85% метастазів припадає на внутрішньомозкові пухлини півкуль мозку . У задній черепній ямці зазвичай локалізуються метастази раку тіла матки , раку простати і злоякісних пухлин шлунково-кишкового тракту.
Симптоми пухлин головного мозку
Більш раннім проявом церебрального пухлинного процесу є вогнищева симптоматика. Вона може мати такі механізми розвитку: хімічне та фізичне вплив на навколишні церебральні тканини, ушкодження стінки мозкової посудини з крововиливом, судинна оклюзія метастатичним емболом, крововилив в метастаз, компресія судини з розвитком ішемії, компресія корінців або стовбурів черепно-мозкових нервів. Причому спочатку мають місце симптоми локального подразнення певного церебрального ділянки, а потім виникає випадання його функції (неврологічний дефіцит).
У міру зростання пухлини компресія, набряк і ішемія поширюються спочатку на сусідні з ураженою ділянкою тканини, а потім на більш віддалені структури, обумовлюючи появу відповідно симптомів «по сусідству» і «на віддалі». Загальмозкова симптоматика, викликана внутрішньочерепної гіпертензією і набряком головного мозку , Розвивається пізніше. При значному обсязі церебральної пухлини можливий мас-ефект (зміщення основних мозкових структур) з розвитком дислокаційної синдрому - вклинення мозочка і довгастого мозку в потиличний отвір.
- Головний біль локального характеру може бути раннім симптомом пухлини. Вона виникає внаслідок подразнення рецепторів, які локалізуються в черепних нервах, венозних синусах, стінках оболонкових судин. Дифузна цефалгія відзначається в 90% випадків субтенторіальних новоутворень і в 77% випадків супратенторіальні пухлинних процесів. Має характер глибокої, досить інтенсивної і розпирала болю, часто нападоподібному.
- Блювота зазвичай виступає загальномозкових симптомом. Основна її особливість - відсутність зв'язку з прийомом їжі. при пухлини мозочка або IV шлуночка вона пов'язана з прямим впливом на блювотний центр і може бути первинним вогнищевим проявом.
- Системне запаморочення може протікати у вигляді відчуття провалювання, обертання власного тіла або навколишніх предметів. В період маніфестації клінічних проявів запаморочення розглядається як вогнищевий симптом, який вказує на поразку пухлиною вестібулокохлеарного нерва, моста, мозочка або IV шлуночка.
- Рухові порушення (пірамідні розлади) бувають в ролі первинної пухлинної симптоматики у 62% пацієнтів. В інших випадках вони виникають пізніше у зв'язку з ростом і поширенням пухлини. До найбільш ранніх проявів пірамідної недостатності відноситься наростаюча анизорефлексия сухожильних рефлексів з кінцівок. Потім з'являється м'язова слабкість (парез), що супроводжується спастичністю за рахунок м'язового гіпертонусу.
- Сенсорні порушення в основному супроводжують пирамидную недостатність. Клінічно виявлені приблизно у чверті пацієнтів, в інших випадках виявляються лише при неврологічному огляді. В якості первинного осередкового симптому може розглядатися розлад м'язово-суглобового відчуття.
- Судомний синдром більш характерний для супратенторіальні новоутворень. У 37% пацієнтів з церебральними пухлинами епіпріступи виступають маніфестним клінічним симптомом. Виникнення абсансов або генералізованих тоніко-клонічних епіпріступов більш типово для пухлин серединної локалізації; пароксизмів за типом джексоновской епілепсії - для новоутворень, розташованих поблизу мозкової кори. Характер аури епіпріступа часто допомагає встановити топіку ураження. У міру зростання новоутворення генералізовані епіпріступи трансформуються в парціальні. При прогресуванні интракраниальной гіпертензії, як правило, спостерігається зниження епіактівності.
- Розлади психіки в період маніфестації зустрічається в 15-20% випадків церебральних пухлин, переважно при їх розташуванні в лобної долі. Безініціативність, неохайність і апатичність типові для пухлин полюса лобової частки. Ейфорічность, самовдоволення, безпричинна веселість вказують на поразку базису лобової частки. У таких випадках прогресування пухлинного процесу супроводжується наростанням агресивності, злостивості, негативізму. Зорові галюцинації характерні для новоутворень, розташованих на стику скроневої і лобової часток. Психічні розлади у вигляді прогресуючого погіршення пам'яті, порушень мислення і уваги виступають як загальномозкові симптоми, оскільки обумовлені зростаючою интракраниальной гіпертензією, пухлинної інтоксикацією, пошкодженням асоціативних трактів.
- Застійні диски зорових нервів діагностуються у половини пацієнтів частіше в більш пізніх стадіях, проте у дітей можуть служити дебютним симптомом пухлини. У зв'язку з підвищеним внутрішньочерепним тиском може з'являтися минуще затуманення зору або «мушки» перед очима. При прогресуванні пухлини відзначається наростаюче погіршення зору, пов'язане з атрофією зорових нервів .
- Зміни полів зору виникають при ураженні Хіазм і зорових трактів. У першому випадку спостерігається гетеронімная гемианопсия (Випадання різнойменних половин зорових полів), у другому - гомонимная (випадання в полях зору обох правих або обох лівих половин).
- Інші симптоми можуть включати туговухість , сенсомоторную афазію , мозжечковую атаксию , Окорухові розлади, нюхові, слухові і смакові галюцинації, вегетативну дисфункцію. При локалізації пухлини головного мозку в області гіпоталамуса або гіпофіза виникають гормональні розлади.
діагностика
Первинне обстеження пацієнта включає оцінку неврологічного статусу, огляд офтальмолога, проведення луна-енцефалографії , ЕЕГ . При дослідженні неврологічного статусу особливу увагу невролог звертає на осередкову симптоматику, що дозволяє встановити топічний діагноз. Офтальмологічні дослідження включають перевірку гостроти зору, офтальмоскопію і визначення полів зору (можливо, за допомогою комп'ютерної периметру ). Відлуння-ЕГ може реєструвати розширення бічних шлуночків, що свідчить про внутрішньочерепної гіпертензії, і зміщення серединного М-ехо (при великих супратенторіальні новоутвореннях зі зміщенням церебральних тканин). На ЕЕГ відображається наявність епіактівності певних ділянок головного мозку. За свідченнями може бути призначена консультація отоневролога .
Підозра на об'ємне утворення головного мозку є однозначним показанням до проведення комп'ютерної або магнітно-резонансної томографії. КТ головного мозку дозволяє візуалізувати пухлинне утворення, диференціювати його від локального набряку церебральних тканин, встановити його розмір, виявити кістозна частина пухлини (при наявності такої), кальцифікати, зону некрозу, крововиливи в метастаз або оточують пухлину тканини, наявність мас-ефекту. МРТ головного мозку доповнює КТ, дозволяє більш точно визначити поширення пухлинного процесу, оцінити залученість в нього прикордонних тканин. МРТ більш результативна діагностиці не накопичують контраст новоутворень (наприклад, деяких гліом головного мозку ), Але поступається КТ при необхідності візуалізувати кістково-деструктивні зміни і кальцифікати, розмежувати пухлина від області перифокального набряку.
МРТ головного мозку. Вторинна пухлина в області базальних ядер зліва, накопичує контраст
Крім стандартної МРТ в діагностиці пухлини головного мозку може застосовуватися МРТ судин головного мозку (Дослідження васкуляризації новоутворення), функціональна МРТ (картування мовних і моторних зон), МР-спектроскопія (аналіз метаболічних відхилень), МР-термографія (контроль термодеструкції пухлини). ПЕТ головного мозку дає можливість визначити ступінь злоякісності пухлини головного мозку, виявити пухлинний рецидив, картировать основні функціональні зони. ОФЕКТ з використанням радіофармпрепаратів, тропний до церебральним пухлин дозволяє діагностувати многоочаговое поразки, оцінити злоякісність і ступінь васкуляризації новоутворення.
В окремих випадках використовується стереотаксическая біопсія пухлини головного мозку. При хірургічному лікуванні паркан пухлинних тканин для гістологічного дослідження проводиться інтраопераційно. Гістологія дозволяє точно верифікувати новоутворення і встановити рівень диференціювання його клітин, а значить і ступінь злоякісності.
Лікування пухлини головного мозку
Консервативна терапія пухлини головного мозку здійснюється з метою зниження її тиску на церебральні тканини, зменшення наявних симптомів, поліпшення якості життя пацієнта. Вона може включати знеболюючі засоби (кетопрофен, морфін), нудоти фармпрепарати (метоклопрамід), седативні і психотропні препарати. Для зниження набряклості головного мозку призначають глюкокортикоїди. Слід розуміти, що консервативна терапія не усуває першопричини захворювання і може надавати лише тимчасовий полегшує ефект.
Найбільш ефективним є хірургічне видалення церебральної пухлини. Техніка операції і доступ визначаються місцем розташування, розмірами, видом і поширеністю пухлини. Застосування хірургічної мікроскопії дозволяє зробити більш радикальне видалення новоутворення і мінімізувати травмування здорових тканин. Відносно пухлин малого розміру можлива стереотаксическая радіохірургія . Застосування техніки КіберНіж і Гамма-Ніж допустимо при церебральних утвореннях діаметром до 3 см. При вираженій гідроцефалії може проводитися шунтирующая операція ( зовнішнє вентрикулярное дренування , вентрикулоперитонеальное шунтування ).
променева і хіміотерапія можуть доповнювати хірургічне втручання або бути паліативним способом лікування. В післяопераційному періоді променева терапія призначається, якщо гістологія тканин пухлини виявила ознаки атипії. Хіміотерапія проводиться цитостатиками, підібраними з урахуванням гістологічного типу пухлини та індивідуальної чутливості.
Прогноз при пухлинах мозку
Прогностично сприятливими є доброякісні пухлини головного мозку невеликих розмірів і доступною для хірургічного видалення локалізації. Однак багато хто з них схильні рецидивировать, що може зажадати повторної операції, а кожне хірургічне втручання на головному мозку пов'язане з травматизацією його тканин, що веде у себе стійкий неврологічний дефіцит. Пухлини злоякісної природи, важкодоступній локалізації, великих розмірів і метастатичного характеру мають несприятливий прогноз, оскільки не можуть бути радикально видалені. Прогноз також залежить від віку пацієнта і загального стану його організму. Похилий вік і наявність супутньої патології (серцевої недостатності, ХНН , Цукрового діабету та ін.) Ускладнює здійснення хірургічного лікування і погіршує його результати.
профілактика
Первинна профілактика церебральних пухлин полягає у виключенні онкогенних впливів зовнішнього середовища, ранньому виявленні та радикальному лікуванні злоякісних новоутворень інших органів для попередження їх метастазування. Профілактика рецидивів включає виключення інсоляції, травм голови, прийому біогенних стимулюючих препаратів.


