- Йога начинающим видео
- Хулахуп танец видео
- Смотреть моя тренировка видео
- Видео тренировки александра емельяненко
- Как правильно крутить обруч на бедрах видео
- Тренировки в кудо видео
- Тренировки рой джонса видео
- Йога онлайн смотреть видео
- Тренировки костя дзю видео
- Видео тренировки роя джонса
- Видео спинальной
- Айенгар йога видео
- Йога для женщин на видео
- Правильно крутить обруч видео
- Плиометрические отжимания видео
- Новости

Управление Здравоохранения Евпаторийского городского совета (С)2011
67 гостей
Судинна НЕЙРОХІРУРГІЯ - КАВЕРНОЗНІ МАЛЬФОРМАЦІЇ ЦНС (кавернома)
 Різновид судинних мальформацій, що формуються в різних відділах головного та спинного мозку. Ці утворення зазвичай чітко відмежовані від навколишніх тканин і являють собою сукупність судинних порожнин різних розмірів і форми, що містять продукти розпаду крові. Дане освіта може ніяк не виявлятися протягом усього життя, тому показання до видалення каверни повинні бути дуже ретельно зважені врачомі і пацієнтом.
Різновид судинних мальформацій, що формуються в різних відділах головного та спинного мозку. Ці утворення зазвичай чітко відмежовані від навколишніх тканин і являють собою сукупність судинних порожнин різних розмірів і форми, що містять продукти розпаду крові. Дане освіта може ніяк не виявлятися протягом усього життя, тому показання до видалення каверни повинні бути дуже ретельно зважені врачомі і пацієнтом.
Загальні відомості. Патоморфологія
Розміри і локалізація
поширеність
Етіологія і патогенез
Клінічна картина захворювання
Інструментальна діагностика каверн
Показання до операції
Хірургічні втручання: техніка та результати
Каверноми стовбура головного мозку
Показання до видалення каверни стовбура. Хірургічне лікування каверн стовбура мозку
Одним з напрямків роботи інституту з лікування судинної патології центральної нервової системи є лікування хворих з кавернома. Ці освіти відносяться до групи судинних мальформацій, в яку входять також АВМ, телеангіоектазії і венозні ангіоми. Серед клінічно проявилися мальформаций різного типу каверноми (кавернозні ангіоми) складають близько 30%, займаючи друге місце після АВМ.
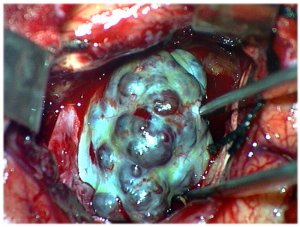
Видалення каверноми. інтраопераційне фото
Макроскопічно каверноми представляють собою освіти з горбистої поверхнею, синюшного кольору, що складаються з порожнин, заповнених кров'ю (каверн). Каверноми мають, як правило, округлу форму, і досить чітко відмежовані від навколишньої тканини. Каверни можуть щільно прилягати одне до одного, або легко відділятися від основного конгломерату. Розміри кавернозних порожнин і їх співвідношення з стромою можуть бути різними. Деякі освіти складаються переважно з каверн з тонкими, швидко руйнуються стінками, інші - з тромбірованних порожнин і сполучної тканини. Тканини, що оточують каверн, найчастіше грубо змінені. Типова жовте забарвлення мозкової речовини і мозкових оболонок, яка свідчить про перенесені крововиливах. Ця ознака допомагає виявити каверни в ході хірургічного втручання. На операції в речовині мозку на кордоні з кавернома можна бачити безліч дрібних артеріальних судин. Проте, явні ознаки шунтування крові відсутні, хоча доказів того, що кавернозні порожнини повністю ізольовані від кровоносної системи мозку, не існує. Поблизу каверноми нерідко розташовуються одна, рідше кілька великих вен, які іноді мають вигляд типової венозної ангіоми. Під час гістологічного дослідження каверноми є тонкостінні порожнини неправильної форми, стінки яких утворені ендотелієм. Порожнини можуть щільно докладати зусиль один до одного, або бути розділені колагеновими волокнами або фіброзною тканиною. Каверни можуть бути заповнені рідкою кров'ю або тромбіровани. У тканини каверноми можуть бути виявлені ділянки кальцифікації і гіалінозу. Частою ознакою є наявність в стромі освіти ознак повторних крововиливів у вигляді залишків гематом різної давності, а також фрагментів капсули, типовою для хронічної гематоми. Іноді зустрічається поєднання каверни з іншими судинними мальформаціями - АВМ і телеангіоектазії. Практично облігатним ознакою каверн є присутність відкладень гемосидерину в прилеглому мозковій речовині. Дрібні судини в навколишніх тканинах є нормально сформовані артеріоли і капіляри, а видимі в ході операцій вени мають нормальну будову.

Кавернома спинного мозку на рівні Th2
Розміри каверни можуть бути самими різними - від мікроскопічних до гігантських. Найбільш типові каверноми розміром 2-3 см. Кавернома можуть розташовуватися в будь-яких відділах ЦНС. До 80% каверни виявляються супратенторіальні. Типова локалізація супратенторіальні каверн - лобова, скронева і тім'яна частки мозку (65%). До рідкісних належать каверноми базальних гангліїв, зорового бугра - 15% спостережень. Ще рідше зустрічаються каверноми бічних і третього шлуночків, гіпоталамічної області, мозолистого тіла, інтракраніальних відділів черепних нервів. У задній черепній ямці каверноми найчастіше розташовані в стовбурі мозку, переважно в покришці моста. Ізольовані каверноми середнього мозку зустрічаються досить рідко, а каверноми довгастого мозку найменш характери. Каверноми мозочка (8% всіх каверни) частіше розташовані в його півкулях, рідше - в черв'яка. Каверноми медіальних відділів півкуль мозочка, а також хробака, можуть поширюватися в IV шлуночок і на стовбур мозку. Каверноми спинного мозку в нашій серії склали 2,5% від усіх каверни. З урахуванням розташування каверни з точки зору складності доступу і ризику хірургічного втручання, прийнято ділити супратенторіальні каверноми на поверхневі і глибинні. Серед поверхневих каверни виділяють розташовані в функціонально важливих зонах (мовна, сенсомоторна, зорова кора, острівець) і поза цими зонами. Всі глибинні каверноми слід розглядати як розташовані в функціонально значимих зонах. За нашими даними, каверноми функціонально значущих областей великих півкуль складають 20% супратенторіальні каверни. Для каверни задньої черепної ямки все локалізації, за винятком каверни латеральних відділів півкуль мозочка, слід вважати функціонально значущими. Каверноми ЦНС можуть бути поодинокими і множинними. Останні виявляють у 10-20% хворих. За нашими даними, хворі з множинними кавернома склали 12,5% обстежених. Поодинокі каверноми типові для спорадичною форми захворювання, а множинні - для спадковою. Число випадків множинних каверн при спадковій формі досягає 85%. Кількість каверн у однієї людини варіює від двох до 10 і більше. В окремих випадках число каверни таке велике, що не піддається підрахунку.
Каверноми можуть залишатися безсимптомними протягом усього життя людини, тому скласти уявлення про поширеність патології досить складно. Згідно нечисленним дослідженням, каверноми зустрічаються у 0,3% -0,5% населення. Оцінити, яка частина цих каверн проявляється клінічно, не представляється можливим, тому що подібні дослідження відсутні. Проте, можна з упевненістю говорити про те, що переважна кількість каверн залишаються безсимптомними. Каверноми зустрічаються у вигляді двох основних форм - спорадичною і спадковою. До недавнього часу вважалося, що спорадична форма захворювання є найбільш частою. Дослідження останніх років показали, що співвідношення спорадичних і сімейних каверни залежить від якості обстеження родичів хворих з клінічно проявилася патологією - чим ширше охоплення обстежуваних, тим вище відсоток спадкових форм. За деякими даними, частота спадкових форм досягає 50%. Каверноми ЦНС можуть проявитися клінічно в будь-якому віці - від дитячого до похилого. Серед обстежених в інституті в двох випадках перші симптоми захворювання з'явилися з перших тижнів життя, а у кількох хворих - у віці старше 60 років. Найбільш типово розвиток хвороби у віці 20-40 років. За нашими даними, при спадковій формі патології перші ознаки захворювання з'являються в дитячому віці частіше, ніж при спорадичних кавернома. Співвідношення чоловіків і жінок серед хворих з кавернома приблизно однаково.

Множинні каверноми у хворого
з сімейною формою захворювання
Каверноми можуть бути спорадичними і спадковими. Етіопатогенез захворювання найбільш добре вивчений для спадкової форми патології. До теперішнього часу доведено аутосомно-домінантний тип спадкування і встановлені три гена, мутації яких призводять до утворення каверн: CCM1 / Krit1 (локус7q21. 2), ССМ2 / GC4607 (локус 7q13-15), ССМ3 / PDCD10 (локус q25.2-q27 ). Дослідження по розшифровці молекулярних механізмів реалізації цих генів показали, що утворення каверн пов'язано з порушенням формування ендотеліальних клітин. Вважається, що кодуються трьома генами протеїни працюють в єдиному складному комплексі. Етіологія спорадичних каверн залишається неясною. Доведено, що деякі каверноми можуть бути радіоіндукованих. Існує також імунно-запальна теорія генезу захворювання. Основним механізмом розвитку будь-яких клінічних симптомів у хворих з кавернома є одноразові або повторні макро- або мікрокрововиливи. Критерії діагнозу «крововилив з каверноми» залишаються предметом дискусії. Важливість цього питання обумовлена тим, що частота крововиливів є одним з основних чинників при визначенні показань до хірургічного втручання, а також при оцінці ефективності різних методів лікування, особливо, радіохірургічного. Залежно від використовуваних критеріїв, частота крововиливів варіює в широких межах - від 20% до 55%. За різними даними, частота крововиливів становить від 0,1% до 2,7% на одну каверни в рік.
 Клінічна картина захворювання в значній мірі залежить від локалізації утворень. Найбільш типовими клінічними проявами каверн є епілептичні припадки і гостро або підгостро розвиваються вогнищеві неврологічні симптоми. Останні можуть виникати як на тлі общемозговой симптоматики, так і при її відсутності. У ряді випадків приводом для обстеження є неспецифічні суб'єктивні симптоми, найчастіше - головні болі. У ряду хворих можливі всі ці прояви в різних поєднаннях. Епілептичні припадки характерні для хворих з супратенторіальні кавернома, при яких вони зустрічаються в 76% випадків, а при локалізації каверни в неокортексе - в 90%. Перебіг епілептичного синдрому різноманітно - від вкрай рідкісних нападів до формування фармакорезистентності форм епілепсії з частими нападами. Осередкові симптоми типові для каверни глибинних відділів великих півкуль, стовбура мозку і мозочка. Найбільш важка картина може розвиватися при кавернома діенцефальной області і стовбура мозку, для яких характерне формування альтернирующих синдромів, що включають виражені окорухові розлади, псевдобульбарние або бульбарні симптоми. Повторні крововиливи в цій галузі призводять до стійкої інвалідності. При певній локалізації каверни клінічна картина може бути обумовлена оклюзією лікворних шляхів. Безсимптомні каверноми виявляють, як правило, при обстеженні з приводу будь-якого іншого захворювання, при профілактичних обстеженнях, а також при обстеженні родичів хворих з клінічно проявилися кавернома.
Клінічна картина захворювання в значній мірі залежить від локалізації утворень. Найбільш типовими клінічними проявами каверн є епілептичні припадки і гостро або підгостро розвиваються вогнищеві неврологічні симптоми. Останні можуть виникати як на тлі общемозговой симптоматики, так і при її відсутності. У ряді випадків приводом для обстеження є неспецифічні суб'єктивні симптоми, найчастіше - головні болі. У ряду хворих можливі всі ці прояви в різних поєднаннях. Епілептичні припадки характерні для хворих з супратенторіальні кавернома, при яких вони зустрічаються в 76% випадків, а при локалізації каверни в неокортексе - в 90%. Перебіг епілептичного синдрому різноманітно - від вкрай рідкісних нападів до формування фармакорезистентності форм епілепсії з частими нападами. Осередкові симптоми типові для каверни глибинних відділів великих півкуль, стовбура мозку і мозочка. Найбільш важка картина може розвиватися при кавернома діенцефальной області і стовбура мозку, для яких характерне формування альтернирующих синдромів, що включають виражені окорухові розлади, псевдобульбарние або бульбарні симптоми. Повторні крововиливи в цій галузі призводять до стійкої інвалідності. При певній локалізації каверни клінічна картина може бути обумовлена оклюзією лікворних шляхів. Безсимптомні каверноми виявляють, як правило, при обстеженні з приводу будь-якого іншого захворювання, при профілактичних обстеженнях, а також при обстеженні родичів хворих з клінічно проявилися кавернома.
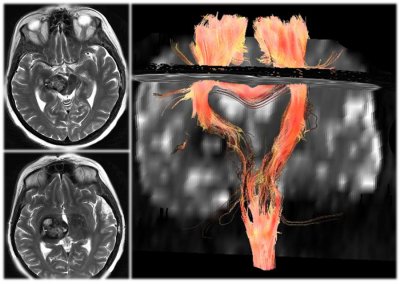
МРТ-трактографія у хворого з
глибинно розташованої кавернома
Найточнішим методом інструментальної діагностики каверн є МРТ, що володіє відносно даної патології 100% чутливістю і 95% специфічністю. Найбільшою чутливістю, особливо щодо дрібних каверн, мають режими, зважені по неоднорідності магнітного поля. Широке використання подібних режимів призвело до істотного збільшення числа діагностованих випадків з множинними кавернома. У той же час, питання про гістологічну природу так званих каверн IV типу до теперішнього часу залишається спірним. Не виключено, що вони являють собою телеангіоектазії. Функціональна МРТ може бути використана при передопераційному обстеженні хворих з утвореннями, розташованими у функціонально значимих ділянках кори, але застосування методу значно обмежена через артефактів, пов'язаних з присутністю гемісідеріна в навколишньому тканини. Трактографія може бути використана при плануванні видалення глибинних каверн і при розрахунку дози опромінення в стереотаксической радіохірургії. Інформативність ангіографії в діагностиці каверн була і залишається мінімальною. Метод може бути використаний для диференціального діагнозу каверноми з АВМ та периферичної аневризмою. Комп'ютерна томографія внесла принципові зміни в діагностику каверни, так як дозволила виявити не виявляються при ангіографії мальформації. У той же час, за даними КТ рідко вдається однозначно поставити діагноз. В даний час КТ може бути використана як швидкий метод діагностики крововиливу з каверноми при неможливості проведення МРТ.
Видалення каверноми - визнаний ефективний метод лікування захворювання. У той же час, визначення показань до операції є складним завданням. В першу чергу це пов'язано з тим, що захворювання має в цілому доброякісний перебіг. Переважна більшість хворих в момент звернення не мають об'єктивних симптомів ураження ЦНС, а випадки стійкої інвалідності відзначені головним чином при повторних крововиливах з каверн глибинних структур і стовбура мозку, важкодоступних для операції. З іншого боку, прогнозування перебігу захворювання в кожному конкретному випадку неможливо, а успішно виконана операція може назавжди позбавити хворого від ризиків, пов'язаних із захворюванням. Основними критеріями у визначенні показань до операції ми вважаємо локалізацію каверноми і клінічний перебіг хвороби. Виходячи із цих чинників, операція показана в наступних випадках:
каверноми поверхневого розташування поза функціонально значущих зон, що проявилися крововиливом або епілептичними припадками;
коркові і субкортикальні каверноми, розташовані в функціонально значимих зонах, глибинні каверноми великих півкуль, каверноми стовбура мозку, каверноми медіальних відділів півкуль мозочка, що проявилися повторними крововиливами з формуванням стійких неврологічних порушень або важкого епілептичного синдрому.
Крім названих критеріїв, існує цілий ряд умов, що визначають показання до операції: розмір каверноми, давність крововиливи, вік хворого, супутні захворювання та ін. В будь-якому випадку показання до видалення каверноми відносні, тому необхідною умовою прийняття рішення є інформованість хворого про характер захворювання і варіантах його перебігу, метою операції і її можливих наслідках. При важкодоступних кавернома можливо радіохірургічне лікування, хоча відомості про його ефективності суперечливі. При застосуванні цього методу хворого необхідно інформувати про ризик розвитку ускладнень.
Планування доступу і проведення хірургічного втручання при видаленні каверни великих півкуль в цілому відповідають загальним принципам, що використовуються в хірургії об'ємних утворень головного мозку. У разі поверхневої субкортикальной локалізації, пошук мальформації значно полегшує наявність постгеморагічних змін поверхневої кори і оболонок мозку. Кавернома, як правило, чітко відмежована від мозкової речовини, що спрощує її виділення. У разі локалізації каверноми поза функціонально важливих зон виділення мальформації по зоні перифокальних змін і її видалення одним блоком значно полегшують і прискорюють операцію. Для поліпшення результатів лікування епілепсії в ряді випадків також використовується методика висічення макроскопически зміненого продуктами розпаду крові мозкової речовини навколо каверноми, хоча відомості про ефективність цієї методики протіворечіви.Операціі з видалення каверни, розташованих у функціонально значимих коркових і субкортікальних відділах мозку, а також в глибинних структурах великих півкуль, мають ряд особливостей. У разі крововиливу з каверноми такої локалізації слід продовжувати спостереження за хворим протягом 2-3 тижнів. Відсутність регресу вогнищевих симптомів за цей період служить додатковим обґрунтуванням для хірургічного втручання. При прийнятті рішення про операцію не слід чекати розсмоктування гематоми, так як внаслідок процесів організації і гліозу операція стає більш травматичною. Внутрішня декомпресія каверноми шляхом евакуації гематоми є необхідним етапом при видаленні каверни з функціонально значущих зон, так як дозволяє зменшити операційну травму. Резекція перифокальних постгеморагічних змін недоцільна.

Видалення невеликої каверноми з
використанням нейронавігації
Для Поліпшення результатів відалення каверни Використовують Різні Інструментальні інтраопераційні Допоміжні методики. При відсутності чіткіх анатомічних орієнтірів доцільно! Застосування методів інтраопераційної навігації. Ультразвукове сканування в більшості віпадків дозволяє візуалізуваті каверн и сплануваті траєкторію доступу. Значним перевагою методу є надання інформації в реальному часі. Ультразвукова візуалізація каверни може бути складною при невеликих розмірах утворень. Безрамковий нейронавігація за даними передопераційної МРТ дозволяє максимально точно планувати доступ і краніотомії необхідного (мінімально можливого для даної ситуації) розміру. Методику доцільно використовувати для пошуку невеликих каверн. Стимуляцію моторної зони з оцінкою рухової реакції і М-відповідей слід використовувати в усіх випадках можливого интраоперационного пошкодження моторної кори або пірамідних шляхів. Методика дозволяє спланувати максимально щадний доступ до кавернома і оцінити можливість висічення зони перифокальних змін мозкової речовини. Інтраопераційне використання ЕКоГ для оцінки необхідності видалення віддалених вогнищ епілептиформні активності доцільно у хворих з тривалим анамнезом епілепсії і фармакорезистентності нападами. У разі епілептичного ураження медіальних скроневих структур високу ефективність показала методика амігдалогіппокампектоміі під контролем ЕКоГ.
При будь-якої локалізації каверноми слід прагнути до повного видалення мальформації в зв'язку з високою частотою повторних крововиливів з частково віддалених каверни. Необхідно зберігати виявлені в безпосередній близькості від каверни венозні ангіоми, так як їх висічення пов'язане з розвитком порушень венозного відтоку від прилеглого до кавернома мозкової речовини.
У більшості випадків каверноми, навіть дуже великих розмірів, вдається видалити повністю, а результати операцій, як правило, сприятливі: у більшості хворих неврологічних розладів не виникає. У хворих з епілептичними припадками в поліпшення відзначається в 75% випадків, а в 62% випадків напади після видалення каверноми не повторюються. Ризик розвитку післяопераційних неврологічних ускладнень залежить здебільшого від локалізації освіти. Частота розвитку дефектів при кавернома, розташованих в функціонально не значущих відділах великих півкуль, становить 3%. При кортикальних і субкортікальних кавернома функціонально значущих областей ця цифра збільшується до 11%. Ризик появи або посилення неврологічного дефіциту у разі видалення каверни глибинної локалізації досягає 50%. Необхідно відзначити, що виникає після операції неврологічний дефект часто має оборотний характер. Післяопераційна летальність складає 0,5%.
Лікування кавернозних ангіом стовбура мозку має ряд особливостей, які обгрунтовують виділення цієї патології в самостійну групу. Перш за все, анатомія і функціональна значимість стовбура робить хірургічні втручання в цій області виключно складними. Внаслідок компактного розташування великої кількості різноманітних, в тому числі, життєво важливих утворень в стовбурі мозку, будь-які, навіть мінімальні крововиливи з каверн стовбура викликають неврологічні розлади, що відрізняє перебіг захворювання від клінічних проявів при кавернома великих півкуль. Невеликі розміри каверни стовбура нерідко ускладнюють гістологічну верифікацію патології, в зв'язку з чим природа захворювання частіше, ніж при кавернома іншої локалізації, залишається нераспознанной.По даними МРТ і операцій, можна виділити три варіанти патологічних утворень, що об'єднуються загальною назвою «каверноми стволи»: - підгострі і хронічні гематоми, при видаленні яких лише в 15% випадків вдається верифікувати кавернозную тканину. Не можна виключити, що в основі цих гематом лежать відмінні від каверни мальформації, можливо, телеангіоектазії; - типові каверноми в поєднанні з гострою, підгострій або хронічній гематомою; - типові каверноми, мають гетерогенну структуру і оточені кільцем гемосидерина, без ознак кровоізліянія.В клінічному перебігу каверни стовбура виділяють два основні варіанти. ІНСУЛЬТОПОДІБНИМ варіант характеризується гострим розвитком виражених стовбурових симптомів, часто на тлі інтенсивного головного болю. Цей варіант зустрічається, як правило, при гематомах стовбура без МРТ ознак каверноми. Псевдотуморозний варіант характеризується повільним наростанням стовбурової симптоматики, триваючим іноді до декількох місяців. Таке протягом характерно для хворих з типовою МРТ картиною каверни. При обох варіантах перебігу клінічні симптоми поступово стабілізуються, а в подальшому можуть повністю або частково регресувати. Аналіз результатів хірургічних втручань показав, що вони чітко залежать від типу виявленого освіти. Так, при видаленні підгострих і хронічних гематом стовбура регрес симптомів наступав в 80% і 60% випадків відповідно. При видаленні каверни з ознаками крововиливу клінічні наслідки були менш задовільними, а при видаленні каверни без ознак крововиливу результати в основному були незадовільними. Виявлення цих закономірностей лягло в основу визначення показань до хірургічного втручання.
Основними показаннями для хірургічного лікування каверн стовбура є наявність підгострій або хронічній гематоми, повторний крововилив і неухильно наростаюча симптоматика ураження стовбура. При гематомах стовбура оптимальний термін втручання - 2-4 тижні з моменту крововиливу і формування гематоми. Консервативне введення слід віддати перевагу в тих випадках, коли неврологічна симптоматика до моменту звернення істотно регресувати, а також при невеликому обсязі гематоми (менше 3 мл), при глибинному розташуванні мальформаций і, відповідно, високий ризик наростання симптомів після операції.
Вибір хірургічного доступу завжди ґрунтується на ретельному вивченні топографії освіти за даними МРТ. Видалення гематоми і / або каверноми проводиться з боку її найбільш близького старанності до поверхні стовбура мозку. Частіше за інших застосовується серединна субокціпітальное краніотомія з доступом через IV шлуночок. Це пов'язано з тим, що велика частина гематом і мальформаций розташовується субепендимарного, в області покришки мосту. Навіть при великих гематомах, які займають практично весь поперечник стовбура, даний доступ є найбільш прийнятним, зважаючи на простоту його виконання, і меншою, в порівнянні з іншими доступами, травматичністю. При кавернома і гематомах, розташованих в вентрально-латеральних відділах моста, з нашої точки зору, найбільш оптимальними є ретролабірінтних, пресігмовідний і субвісочний доступи, оскільки вони забезпечують більш широкий кут огляду операційного поля і, відповідно, більшу можливість радикального видалення мальформації та капсули хронічної гематоми . Видалення гематом і мальформаций середнього мозку можливо через Субтенторіальні супрацеребеллярний або субокціпітальний транстенторіальний доступи. Важливим етапом операції є визначення проекції розташування ядер ЧМН в дні ромбовидної ямки (картування) за допомогою реєстрації моторних відповідей. Інформація про розташування основних ядерних структур стовбура мозку дозволяє хірургу маніпулювати по можливості в стороні від цих утворень. При операціях на стовбурі мозку не використовуються шпателі - хірург створює поле огляду інструментами, якими він виконує операцію - отсосом, пінцетом, ножицями і ін. В ході операції кавернозна ангіома розділяється на фрагменти і віддаляється по частинах. При хронічних гематомах слід по можливості радикально видалити її капсулу. При неповному видаленні каверноми або капсули хронічної гематоми можливі повторні крововиливи. Найчастіше вони відбуваються після видалення хронічних гематом. Це пов'язано з тим, що при недостатній ревізії стінок гематоми в ній можуть зберігатися фрагменти невеликий мальформації, що стала причиною першого крововиливу. В подальшому ця мальформация може трансформуватися в більш велику каверни.
Лекція академіка А.Н. Коновалова "кавернома ЦНС"
Детальніше на cavernoma.net


