- Йога начинающим видео
- Хулахуп танец видео
- Смотреть моя тренировка видео
- Видео тренировки александра емельяненко
- Как правильно крутить обруч на бедрах видео
- Тренировки в кудо видео
- Тренировки рой джонса видео
- Йога онлайн смотреть видео
- Тренировки костя дзю видео
- Видео тренировки роя джонса
- Видео спинальной
- Айенгар йога видео
- Йога для женщин на видео
- Правильно крутить обруч видео
- Плиометрические отжимания видео
- Новости

Управление Здравоохранения Евпаторийского городского совета (С)2011
67 гостей
Зовнішні симптоми у хворих з тромбоемболією легеневої артерії
Тромбоемболія легеневої артерії (ТЕЛА) - гостра закупорка стовбура або гілок артеріальної системи легень тромбом, що утворився у венах великого кола кровообігу або в правій половині серця [1, 2, 6].
У 95% випадків ТЕЛА є наслідком тромбозу глибоких вен (ТГВ), в зв'язку з цим в сучасній літературі термін «тромбоемболія легеневої артерії» найчастіше заміняють поняттям «венозна тромбоемболія» [1, 4, 5, 8, 9].
ТЕЛА - третій за поширеністю вид патології серцево-судинної системи після ішемічної хвороби серця (ІХС) та інсульту. Щорічно стає причиною смерті 300-500 тисяч чоловік [1, 8, 9].
Тромбофлебіт - найчастіший джерело тромбоутворення [1, 2, 5, 6, 8, 9].
Розрізняють тромбофлебіт поверхневих (переважно варикозних розширених вен) і тромбофлебіт глибоких вен нижніх кінцівок. До більш рідкісних форм тромбофлебіту відносять хвороба Педжета - Шреттера (тромбоз пахвовій і підключичної вен), хвороба Мондора (тромбофлебіт підшкірних вен передньо поверхні грудної клітки) (рис. 1) і мігруючий тромбофлебіт Бюргера (облітеруючий тромбангіїт) [1, 4, 6].
![1) і мігруючий тромбофлебіт Бюргера (облітеруючий тромбангіїт) [1, 4, 6]](/wp-content/uploads/2020/02/uk-zovnisni-simptomi-u-hvorih-z-tromboembolieu-legenevoi-arterii-1.jpg)
Гострий тромбофлебіт поверхневих вен нижніх кінцівок розвивається, як правило, в варикозно зміненої вені. Найчастіше уражається велика підшкірна вена. По ходу ураженої вени визначаються гіперемія шкіри і щільний болючий тяж (рис. 2).
У ряді випадків розвивається висхідний тромбофлебіт великої підшкірної вени з поширенням процесу до сафенофеморальне соустя і загрозою тромбоемболії легеневої артерії.
Найбільш часто ембологенний тромби локалізуються в магістральних венах нижніх кінцівок, венах таза і нижньої порожнистої вени.
Найбільшу небезпеку ТЕЛА представляє тромбофлебіт глибоких вен гомілки. Захворювання починається зазвичай гостро, з болів в литкових м'язах, почуття розпирання, підвищення температури тіла. Зовнішні ознаки цього захворювання: набряк в дистальних відділах гомілки, ціанотичний набряк шкіри, через 2-3 дні з'являється мережу розширених поверхневих вен на гомілках, стегнах, животі, потім - при ураженні всіх вен - дифузний ціаноз (рис. 3).

Односторонній набряк, однобічний біль у нижніх кінцівках і тахікардія в так званому переглянутому Женевському рахунку як ознаки можливої ТЕЛА мають сумарно найбільше балів (табл. 1) [1, 2, 4, 5].
Клінічна ймовірність легеневої емболії визначається: при сумі 0-3 бали - низька; 4-10 балів - проміжна; ³ 11 балів - висока.
Для тромбофлебіту глибоких вен гомілки характерний ряд симптомів.
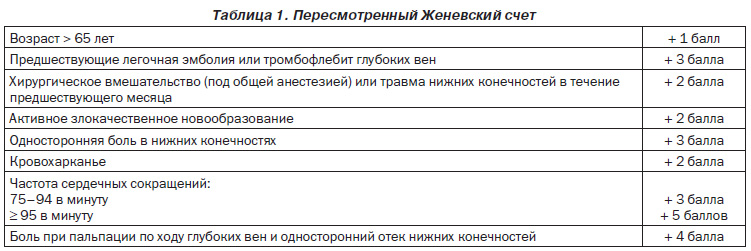
1. Симптом Хоманна - при тильному згинанні стопи з'являється різкий біль в литкового м'яза (рис. 4).
2. Симптом Мозеса - хворобливість при стисненні гомілки в передньо-задньому напрямку при відсутності болю після здавлення з боків (рис. 5).
3. Симптом Опітц - Рамінеса - різкий біль по ходу вен гомілки після підвищення тиску до 40-45 мм рт.ст. в манжеті сфигмоманометра, накладеної вище колінного суглоба; після зниження тиску біль зникає (рис. 6).
4. Симптом Ловенберга - різкий біль в литкових м'язах при тиску 60-150 мм рт.ст. в манжеті, накладеної на середню третину гомілки (рис. 7).
Розвиток тромбофлебіту в стегнової вені до впадання в неї глибокої вени характеризується болем в області м'язів стегна. При огляді виявляють незначний набряк і розширення підшкірних вен, при пальпації - хворобливість в області гунтерова каналу.
Тромбофлебіт загальної стегнової вени супроводжується різким болем в кінцівки, вираженим її набряком і ціанозом. Підвищення температури тіла супроводжується ознобом. У верхній третині стегна, пахової і лонної областях з'являються розширені поверхневі вени.
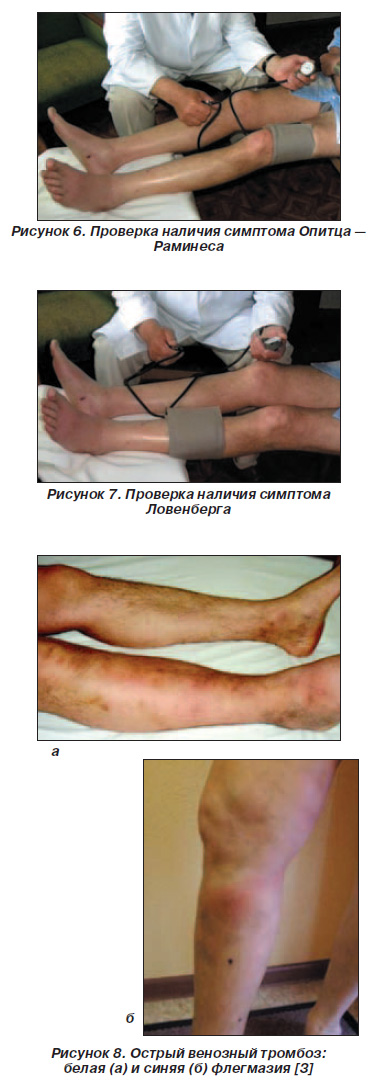
При гострому тромбозі магістральних вен таза і стегна може розвинутися біла або синя флегмазія. Біла флегмазія характеризується набряком всієї кінцівки і молочнобелой забарвленням шкіри, синя - більш поширеною набряком, ціанозом шкіри, утворенням багровоціанотічних плям (рис. 8).
Факторами, що призводять до ТЕЛА, є: операції на органах малого тазу і нижніх кінцівках, особливо в літньому віці, травми нижніх кінцівок, злоякісні захворювання, тривала катетеризація вен (в тому числі підключичної), варикозне розширення вен нижніх кінцівок, тривалий постільний режим, серцева недостатність і порушення ритму серця, посттромбофлебітичний синдром і ін.
При огляді хворого з ТЕЛА в гострому періоді можуть бути виявлені акроціаноз, рідше - ціаноз, особливо верхньої половини тулуба.
Вихід гострого тромбозу глибоких вен у більшості хворих - посттромбофлебітичний синдром, зовнішніми ознаками якого є лімфостаз і трофічні виразки (рис. 9).

Розрізняють гострий, підгострий і рецидивуючий перебіг тромбоемболії легеневої артерії.
Найбільш постійні клінічні симптоми - задишка, плевральна біль, кровохаркання, тахікардія, підвищення температури тіла.
Для проведення диференціальної діагностики ТЕЛА в даний час використовуються наступні методи: визначення D-Димер, електрокардіографія, ехокардіографія, мультиспіральна комп'ютерна томографія, вентіляціонноперфузіонная сцинтиграфія, ангіопульмонографія, ультразвукове дослідження вен нижніх кінцівок [1, 2, 4, 5].
Підвищення концентрації D-Димер в крові> 0,5 мкг / мл є одним з найбільш достовірних маркерів ТГВ, чутливість яких досягає 100% [1, 2, 4, 5].
Рентгенологічна картина ТЕЛА різноманітна. Виділяють симптом підвищеної прозорості легеневого поля, одностороннє розширення кореня легені в результаті розширення магістральної гілки легеневої артерії, інфаркт легені з перифокальною пневмонією, ділянки збіднення легеневого малюнка, високе стояння купола діафрагми. Субплевральних локалізація тромбозу визначає велику частоту реактивного плевриту, в тому числі междолевой. У міру розсмоктування рідини відзначається поява множинних плевральних зрощень, швартується, розвивається облітерація плевральних порожнин.
При гнійному тромбофлебіті в тромботичних масах і стінці вени розмножуються мікроби, що призводить до розвитку гнійного процесу в паравазальній клітковині. Септичний тромбофлебіт може бути джерелом генералізації інфекції і освіти гнійників в різних органах, включаючи легені. Септичний тромбофлебіт нерідко розвивається у ін'єкційних наркоманів.
Найбільш характерні зміни на ЕКГ - поява зубців Q і негативного зубця Т в ІІІ грудному відведенні.
Основу терапії складають антікоагулірующім і фібринолітичні засоби, а також препарати, спрямовані на попередження інфекції. Найбільш ефективними і безпечними вважаються низькомолекулярні гепарини.
Клінічні приклади
Хворого Ж., 45 років, збила машина - травма лівої гомілки з гематомою. Гомілка набрякла, сильний біль, хворий не міг ходити. Через 2 тижні раптово виникла гостра біль в лівій половині грудної клітини, прискорене серцебиття, температура тіла підвищилася до 40 ° С. Звернувся до лікаря, був направлений в стаціонар.
При огляді - ліва гомілка набрякла, щільна на дотик (рис. 10).
Позитивні симптоми Хоманна і Мозеса.
На оглядовій рентгенограмі органів грудної клітини (ОГК) - випіт в лівій плевральній порожнині (рис. 11).
Проведена плевральна пункція, аспірованої 450 мл геморагічної рідини. Аналіз плевральної рідини: уд. вага - 1,023 кг / л, реакція Рівальта - позитивна, білок - 35 г / л, лейкоцити (нейтрофіли - 60%, лімфоцити - 20%, еозинофіли - 20%), еритроцити - на 1/2 поля зору, клітини мезотелію - багато .
Проведено два курси лікування антибактеріальними препаратами широкого спектру дії по 5 днів, повторні пункції.
Контрольна рентгенограма органів грудної клітини - продовжує визначатися рівень рідини в лівому зовнішньому синусе (рис. 12).
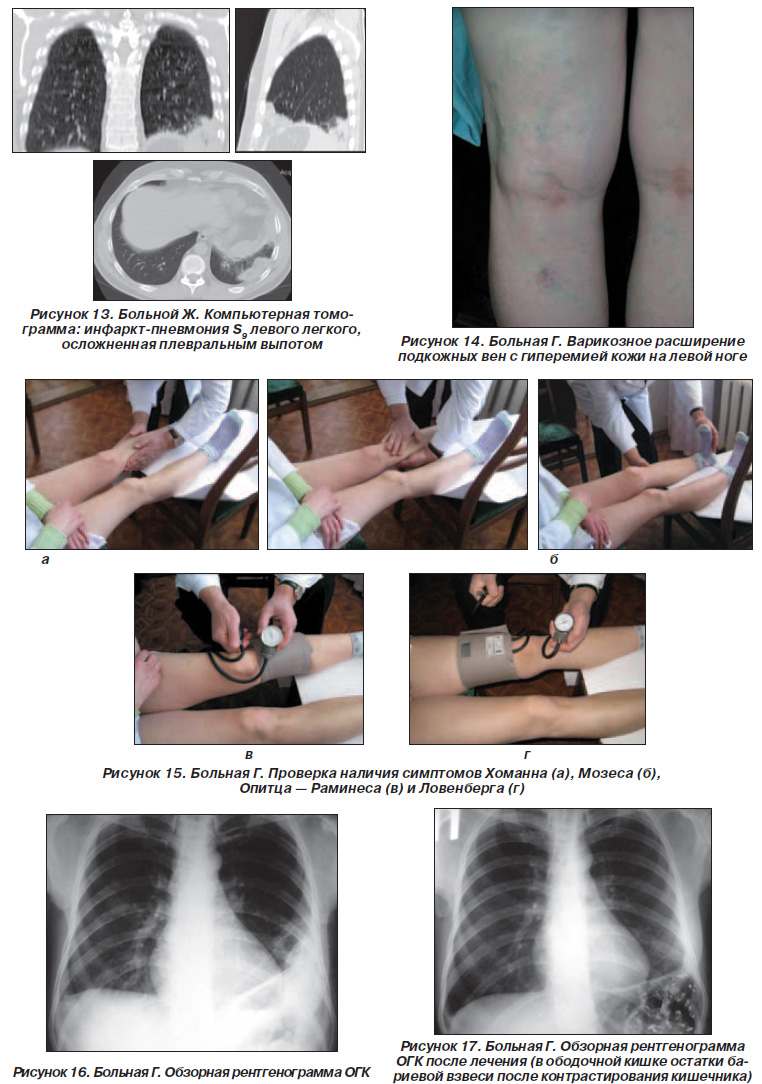
Комп'ютерна томограма легень - в S9 лівої легені фокусна тінь 75 '25' 45 мм неоднорідної структури з чіткими нерівними контурами: в лівій плевральній порожнині невелика кількість рідини (рис. 13).
УЗД судин нижніх кінцівок - посттравматичний флебіт і тромбоз вен лівої гомілки, гематома.
Заключний діагноз: ТЕЛА: інфарктпневмоніі S9 лівої легені, лівобічний плевральнийвипіт; посттравматичний флебіт і тромбоз вен лівої гомілки.
Хвора Г., 47 років. Близько 15 років тому почала помічати тяжкість в лівій гомілці, нога як би «зависала», особливо після фізичного навантаження. Періодично відзначалася набряклість лівої гомілки; застосовувала троксевазін.
Під час прогулянки в парку раптово виникла нестача повітря, відчуття страху, прискорене серцебиття, потім з'явився сильний біль в лівій половині грудної клітини, неможливість глибокого вдиху. На наступний день підвищилася температура тіла до 38 ° С, на 4-е добу з'явилося кровохаркання.
Хвора була госпіталізована в терапевтичне відділення.
При огляді - на лівої гомілки, в підколінної ямці і частково на стегні - судинна сітка, ділянка гіперемії шкіри, варикозне розширення підшкірних вен (рис. 14).
При пальпації відзначалася біль по ходу глибоких вен лівої гомілки, особливо в підколінної ямці, позитивні симптоми Хоманна, Мозеса, Опітц - Рамінеса і Ловенберга на лівій нозі (рис. 15).
На рентгенограмі органів грудної клітки зліва від IV ребра донизу неоднорідне затемнення (рис. 16).
У клінічному аналізі крові: лейкоцити - 13 '109 / л, ШОЕ - 47 мм / год.
У коагулограмме підвищений рівень фібриногену.
Проведена плевральна пункція, аспірованої 350 мл геморагічної рідини. Аналіз плевральної рідини: уд. вага - 1,026 кг / л, реакція Рівальта - позитивна, білок - 45 г / л, лейкоцити (нейтрофіли - 70%, лімфоцити - 20%, еозинофіли - 10%), еритроцити - на все поле зору, клітини мезотелію - багато.
Клінічний діагноз: ТЕЛА: інфарктпневмоніі нижньої частки лівої легені, лівобічний ексудативний плеврит; тромбофлебіт глибоких вен лівої гомілки.
Проведено лікування еноксапарином, клопідогрелю гидросульфатом, аспірином кардіо, Вазокет.
Після проведеного лікування на оглядовій рентгенограмі органів грудної клітини відзначається позитивна динаміка у вигляді розсмоктування інфільтрації в нижніх відділах зліва; лівий костодіафрагмального синус запаяний (рис. 17).
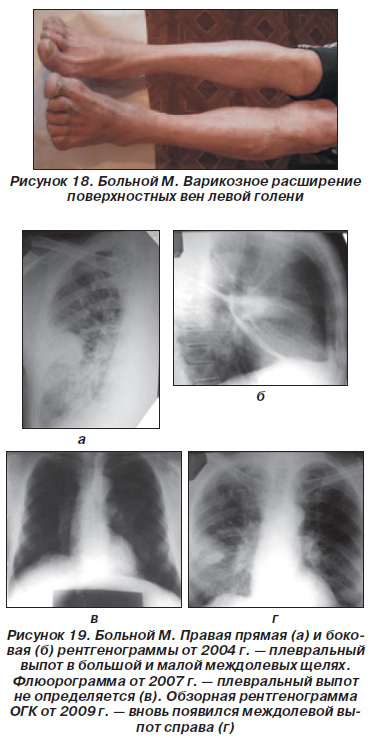
Хворий М., 69 років. Варикозне розширення поверхневих вен і тромбофлебіт глибоких вен лівої гомілки виявлені у віці 50 років (рис. 18).
Позитивні симптоми Хоманна, Мозеса і манжеточной.
В анамнезі інфільтративний туберкульоз верхніх часток легенів з розпадом і мікобактеріовиделеніем з результатом після ефективного лікування в фіброзноочаговая зміни верхніх часток легенів.
Страждає ІХС і гіпертонічною хворобою, періодично загострюється тромбофлебіт глибоких вен гомілок.
У віці 67 років переніс мікроінсульт.
Протягом останніх п'яти років - рецидивний правобічний междолевой плеврит (рис. 19).
Плевральна пункція не проводилася.
Передбачуваний туберкульозний і метастатичний междолевой плеврит були виключені.
При ультразвуковому дослідженні судин нижніх кінцівок: права нога - ознак ураження судин не виявлено; ліва нога - підколінна вена при проведенні компресійний проб частково спадає, в ній визначається реканалізірованную організований тромб.
Клінічний діагноз: рецидивна ТЕЛА дрібних гілок легеневої артерії з междолевой правостороннім плевральним випотом. Варикозне розширення поверхневих вен і тромбофлебіт глибоких вен лівої гомілки.


