- Йога начинающим видео
- Хулахуп танец видео
- Смотреть моя тренировка видео
- Видео тренировки александра емельяненко
- Как правильно крутить обруч на бедрах видео
- Тренировки в кудо видео
- Тренировки рой джонса видео
- Йога онлайн смотреть видео
- Тренировки костя дзю видео
- Видео тренировки роя джонса
- Видео спинальной
- Айенгар йога видео
- Йога для женщин на видео
- Правильно крутить обруч видео
- Плиометрические отжимания видео
- Новости

Управление Здравоохранения Евпаторийского городского совета (С)2011
67 гостей
Гостра серцева недостатність | Інтернет-видання "Новости медицини і фармації"
- Початкова оцінка хворого з гострою серцевою недостатністю (рис. 1)
- Лікування гострої серцевої недостатності: загальні питання (рис. 1, 2)
- Нефармакологические лікувальні підходи при гострої серцевої недостатності (рис. 2)
- Короткий погляд на кардіоренальние синдроми і гостре пошкодження нирок
Термін «гостра серцева недостатність» (ОСН) використовується для позначення ситуації, яка характеризується швидким появою або наростанням клінічних проявів серцевої недостатності (СН). ОСН є жізнеугрожающих стан, що вимагає невідкладної допомоги (зазвичай в умовах стаціонару).
У більшості випадків ОСН розвивається в результаті декомпенсації вже була раніше хронічної СН (як зі зниженою систолічною функцією лівого шлуночка - ЛШ, так і з збереженій ФВ ЛШ). ОСН також може бути першим проявом СН (ОСН de novo).
У осіб з ОСН, особливо розвинулася на тлі наявної раніше хронічної СН, нерідко можна виявити виразний провокуючий фактор (наприклад, порушення ритму або переривання прийому діуретика при СН зі зниженою систолічною функцією ЛШ, або перевантаження об'ємом або гіпертензивний криз - при СН з збереженій ФВ ЛШ). Подібні провокуючі фактори більш детально представлені в табл. 1.
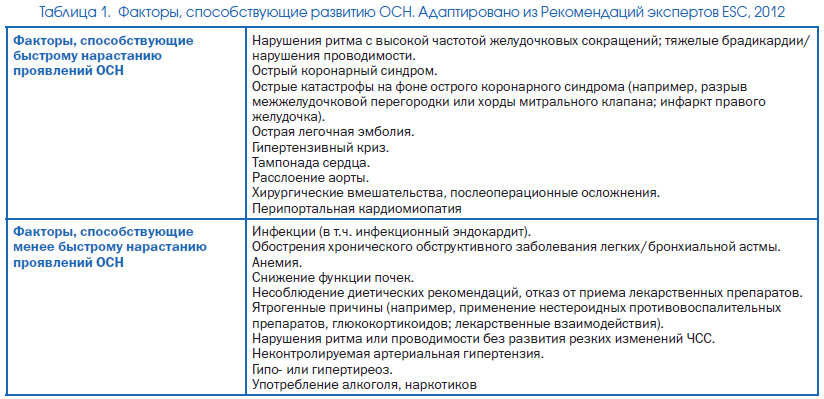
Темп наростання клінічних проявів при ОСН може досить широко варіювати. Багато хворих вказують на збільшення вираженості задишки і набряків протягом декількох днів або навіть тижнів; в той же час інші відзначають швидкий розвиток симптоматики - протягом декількох годин або навіть хвилин (наприклад, на тлі гострого інфаркту міокарда).
Клінічно ОСН може характеризуватися широким спектром варіантів - від жизнеугрожающих (набряк легенів, кардіогенний шок) до менш тяжких (декомпенсація хронічної СН з наростанням набряків).
Початкова оцінка хворого з гострою серцевою недостатністю (рис. 1)
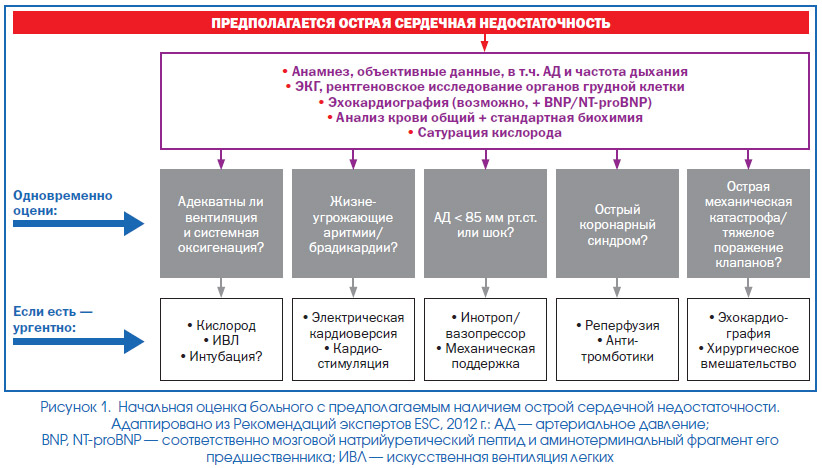
В ході початкової оцінки хворого з передбачуваної ОСН лікаря необхідно отримати відповідь на три провідних питання:
1. Чи справді наявне у хворого стан являє собою ОСН або наявні симптоми пов'язані з іншими причинами (наприклад, хронічним обструктивним захворюванням легень, анемією, нирковою недостатністю, легеневою емболією)?
2. У разі якщо є вагомі підстави припускати ОСН, чи присутні у хворого фактори, що сприяють її розвитку (табл. 1); вимагають вони негайного лікування (наприклад, анемія, гострий коронарний синдром)?
3. Чи є негайна загроза життю хворого внаслідок гіпоксемії або гіпотензії, що ведуть до гіпоперфузії життєво важливих органів (серце, нирки, головний мозок)?
Лікування гострої серцевої недостатності: загальні питання (рис. 1, 2)
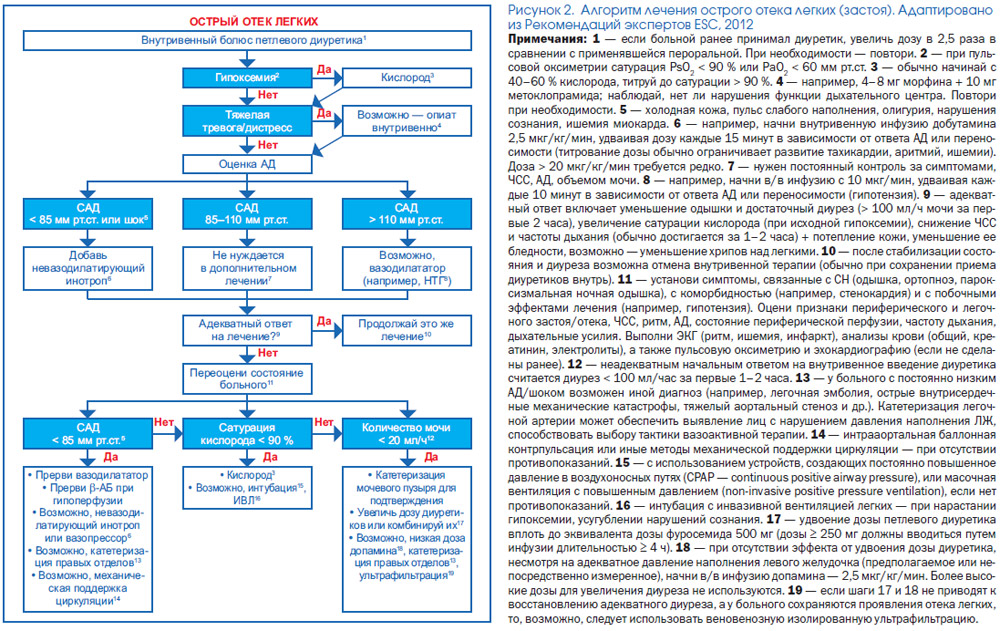
Лікувальні заходи повинні здійснюватися паралельно проведенню діагностичного процесу.
Ключовим лікувальним підходом при ОСН (за необхідне в більшості випадків) є використання кисню, діуретиків і вазодилататорів. Більш вибірково застосовуються опіати і інотропним засоби. Часто використовується неінвазивна штучна вентиляція легенів (ШВЛ). Рідше потрібні інтубація і інвазивна ШВЛ, а також механічна підтримка циркуляції.
Хворим з ОСН аж до стабілізації стану потрібен регулярний і частий контроль артеріального тиску (АТ), частоти серцевих скорочень (ЧСС), ритму серця, даних пульсової оксиметрії, об'єму сечі.
Фармакологічні підходи при гострої серцевої недостатності
кисень
Кисень використовується у осіб з гипоксемией (зазвичай при сатурації SpO2 <90%), тому що наявність гіпоксемії асоційоване з підвищенням ризику несприятливого результату.
У осіб без гіпоксемії рутинне застосування кисню недоцільно, тому що може сприяти вазоконстрикції і зниження серцевого викиду.
діуретики
У більшості хворих із задишкою, пов'язаної з наявністю набряку легенів, швидкого полегшення симптоматики вдається досягти внутрішньовенним введенням діуретиків - фуросеміду або торасеміду (в результаті поєднання швидкого вазодилатирующего ефекту і подальшого виведення рідини).
Оптимальні дози і шлях введення діуретика (болюс або тривала інфузія) залишаються предметом дискусій. У недавньому (Felker JM et al., 2011) відносно невеликі рандомізованому дослідженні у осіб з ОСН порівнювалися результати внутрішньовенного застосування діуретиків: 1) болюсноговведення кожні 12 год і постійної інфузії (з використанням инфузомата); 2) в невисокій дозі (рівній яку застосовували раніше пероральної) і високих доз (в 2,5 рази вище використовувалася раніше). Авторами не було виявлено відмінностей в частоті двох первинних кінцевих точок (сумарна оцінка клінічного статусу хворого і наростання рівнів креатиніну сироватки крові). У той же час відмічено, що високодозова стратегія (в порівнянні з низькодозової) асоціювалася з більш частим поліпшенням клінічної картини (вторинні кінцеві точки, такі як задишка), правда, за рахунок дещо частого транзиторного зниження функції нирок. Як видно з примітки 1 до рис. 2, в пропонованому експертами ESC (2012 р) алгоритмі лікування ОСН в якості стандартного підходу названо використання високої дози діуретиків.
У хворих з резистентними периферійними набряками (і асцитом) для досягнення адекватного діурезу може вимагатися комбінація петльових діуретиків з тіазидовими (гідрохлортіазид) або тіазидоподібними (індапамід). Ці потужні комбінації зазвичай використовуються не більше декількох днів; вони вимагають ретельного лікарського і лабораторного контролю для уникнення розвитку гіпокаліємії, зниження функції нирок і гіповолемії.
опіати
Опіати, наприклад морфін, знаходять застосування у хворих з гострим набряком легенів зважаючи на їх здатності зменшувати тривогу і страх, асоційовані з важкою задишкою. Крім того, опіати є веноділататорамі, вони знижують переднавантаження і здатні зменшити симпатичну активацію.
Слід враховувати (примітка 4 до рис. 2), що опіати сприяють виникненню блювоти (потрібно супутнє застосування протиблювотних засобів); вони також здатні знижувати активність дихального центру (що потенційно може збільшити ймовірність необхідності в проведенні ШВЛ).
вазодилататори
Незважаючи на те що представлені в табл. 2 вазодилататори знижують перед- і постнавантаження, а також збільшують ударний об'єм, чітких доказів наявності у них здатності зменшувати задишку або покращувати прогноз при ОСН не представлено.
Найбільш часто вазодилататори використовуються при наявності артеріальної гіпертензії; їх застосування слід уникати в осіб з рівнями систолічного артеріального тиску менше 110 мм рт.ст.
В ході використання вазодилататорів необхідно не допускати надмірного зниження артеріального тиску (тому що гіпотензія при ОСН асоційована з погіршенням прогнозу).
Потрібна особлива обережність при використанні вазодилататорів у осіб з гемодинамічно значущим мітральним або аортальним стенозом.
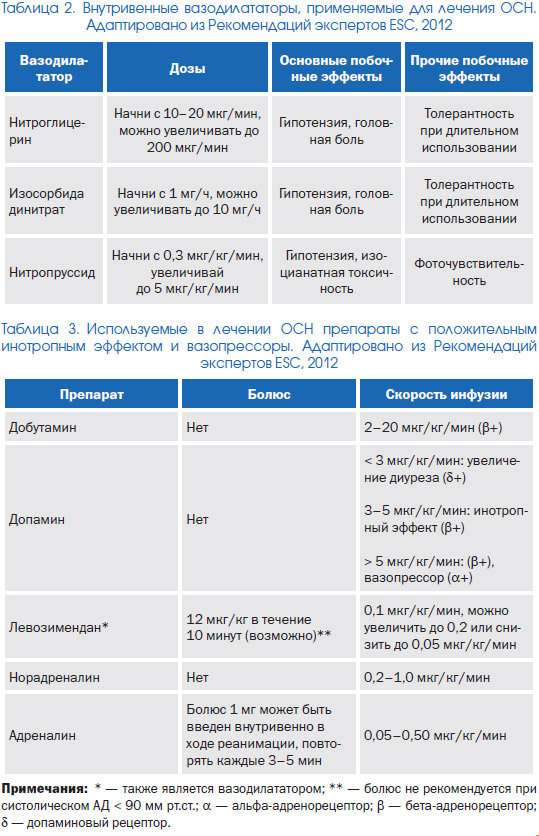
Препарати з позитивною інотропною дією (табл. 3)
Зазвичай використання цих лікарських засобів резервується для осіб, які мають виражене зниження серцевого викиду, що обумовлює порушення перфузії життєво важливих органів. Подібні хворі практично завжди мають гіпотензію.
Застосування інотропних препаратів може викликати розвиток синусової тахікардії, індукувати ішемію міокарда і поява аритмій. Є також побоювання, що ці лікарські засоби можуть підвищувати смертність.
Вазопресори (табл. 3)
У хворих, що мають ОСН з вираженою гіпотензією, можуть бути використані препарати, що володіють вираженим вазоконстрикторного ефектом на периферичні артерії (такі як норадреналін або адреналін, що поєднують в собі вазопресорну і інотропну дію). Ці лікарські засоби застосовуються з метою підвищення артеріального тиску і перерозподілу серцевого викиду від кінцівок до життєво важливих органів.
Однак необхідно мати на увазі, що ці ефекти досягаються за рахунок підвищення післянавантаження ЛШ (що в умовах низьких рівнів тиску наповнення ЛШ може становити небезпеку в плані погіршення гемодинаміки). Крім того, ці препарати мають ряд побічних ефектів (перераховані вище в розділі «Інотропним препарати»).
Використання вазопресорних засобів резервується для хворих, що мають стійку гипоперфузию життєво важливих органів, незважаючи на адекватні (передбачувані або безпосередньо виміряні) рівні тиску наповнення в ЛШ.
Допамін в високих дозах (> 5 мкг / кг / хв) має інотропним і вазоконстрикторні ефектами; в малих дозах (<3 мкг / кг / хв) йому притаманна здатність до селективної ниркової артеріальної вазодилатації, що може сприяти стимуляції діурезу (наявність цього ефекту, проте, поки є діскутабельним). Допамін може викликати гіпоксемію (в ході його використання необхідно проводити моніторинг SpO2 і при необхідності застосовувати оксигенації).
профілактика тромбоемболій
Хворим з ОСН (як і іншим категоріям постільних хворих) потрібне проведення профілактики тромбоемболічних ускладнень (нефракціонований гепарин або низькомолекулярні гепарини з подальшим можливим перекладом на прийом варфарину - у відповідності зі стандартними рекомендаціями).
Обмеження кухонної солі і рідини в раціоні
Хворим з декомпенсацією СН / ОСН (особливо якщо є зв'язок цього епізоду з перевантаженням об'ємом) зазвичай рекомендується обмеження в раціоні кухонної солі (<5 г / добу) і рідини (<1,5-2,0 л / добу).
Медикаментозна терапія, що призначається після стабілізації стану хворого (табл. 4)
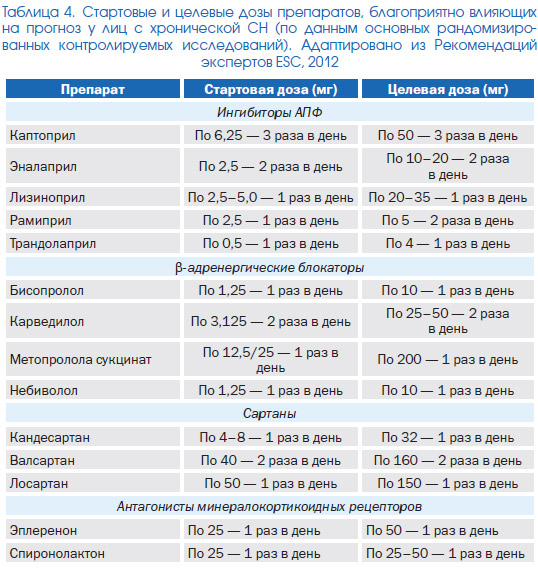
Пацієнти з порушеною фракцією викиду ЛШ, які раніше не отримували інгібітор ангіотензинперетворюючого ферменту (або Сартан), таке лікування має бути призначено, як тільки дозволять рівні АТ і стан функції нирок. Доза цього препарату повинна підвищуватися шляхом титрування, як в період перебування хворого в стаціонарі, так і в подальшому - на амбулаторному етапі; слід скласти план титрування дози і обговорити його з пацієнтом.
Пацієнти з порушеною фракцією викиду ЛШ, які раніше не отримували β- адренергический блокатор, таке лікування має бути призначено, як тільки дозволять рівні АТ і ЧСС. Доза цього препарату також повинна підвищуватися шляхом титрування, як в період перебування хворого в стаціонарі, так і в подальшому - на амбулаторному етапі; слід скласти план титрування дози і обговорити його з пацієнтом. Важливо відзначити, що в ході епізоду декомпенсації СН багато хворих можуть безпечно продовжувати прийом β-адреноблокатора; а якщо він раніше був скасований, його застосування можна відновити досить рано (на думку експертів США, 2013 р «як тільки у хворого зникне необхідність у внутрішньовенному введенні препаратів з позитивною інотропною дією»).
Пацієнти з порушеною фракцією викиду ЛШ, які раніше не отримували антагоніст мінералокортикоїдних рецепторів, таке лікування має бути призначено, як тільки дозволять стан функції нирок і рівні калію сироватки крові. Оскільки для лікування СН застосовуються невеликі дози цих препаратів, що не роблять істотного впливу на артеріальний тиск, їх використання можна починати навіть у осіб з відносною гіпотензією (практично вже при надходженні до стаціонару). Дози антагоністів мінералокортикоїдних рецепторів повинні підвищуватися шляхом титрування; слід скласти план такого титрування і обговорити його з пацієнтом.
У осіб зі зниженою фракцією викиду ЛШ для контролю частоти шлуночкового ритму при фібриляції передсердь знаходить застосування дігоксин (особливо при неможливості призначення β-адреноблокаторів або підвищення їх дози). При СН зі зниженою фракцією викиду ЛШ дігоксин також може поліпшувати переносимість фізичного навантаження і зменшувати частоту госпіталізацій.
Нефармакологические лікувальні підходи при гострої серцевої недостатності (рис. 2)
Неінвазивна ШВЛ з використанням пристроїв, що створюють постійно підвищений тиск в повітроносних шляхах (CPAP - continuous positive airway pressure), або масочная вентиляція з підвищеним тиском (non-invasive positive pressure ventilation) застосовуються в якості додаткового лікувального підходу з метою зменшення задишки і покращення SpO2 у осіб з набряком легенів і важких респіраторних дистрес. У недавньому великому дослідженні всупереч очікуванням прогноз у таких хворих ці методи лікування не поліпшили. Протипоказання до неінвазивної ШВЛ включають гіпотензію, блювоту, припущення про наявність пневмотораксу та порушення свідомості.
У осіб з дихальною недостатністю, що призводить до розвитку гіпоксемії, гіперкапнії і ацидозу, використовують ендотрахеальну інтубацію з інвазивної ШВЛ. Також цей варіант ШВЛ може бути застосований при фізичному виснаженні, порушенні свідомості, неможливість підтримки прохідності дихальних шляхів без інтубації.
Інтрааортальная балон контр-пульсація використовується в якості методу підтримки циркуляції: 1) перед хірургічною корекцією при гострих механічних внутрішньосерцевих катастрофах (наприклад, при розриві міжшлуночкової перегородки, при гострій мітральної регургітації); 2) при важкому гострому міокардиті; 3) у деяких хворих з гострим інфарктом міокарда - до, під час і після черезшкірної або хірургічної реваскуляризації.
У осіб, резистентних до використання діуретиків, в деяких випадках може бути застосована веновенозна ізольована ультрафільтрація.
Інвазивний моніторинг стану хворого. Інтраартеріальний інвазивний контроль гемодинаміки резервується для хворих, у яких, незважаючи на проведене лікування, зберігаються симптоми СН і утримуються низькі рівні систолічного артеріального тиску. Катетеризація легеневої артерії також не є стандартним методом контролю при ОСН, але вважається показаної у осіб: 1) рефрактерних до фармакологічного лікування; 2) зі стійкою гіпотензією; 3) при необхідності уточнити рівні тиску наповнення в ЛШ; 4) перед кардіохірургічних втручанням.
Короткий погляд на кардіоренальние синдроми і гостре пошкодження нирок
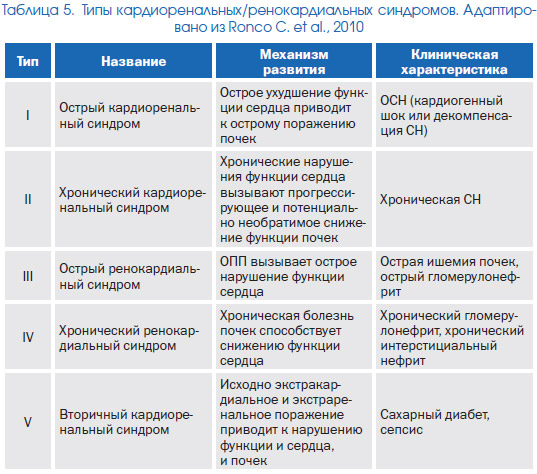
В рамках цієї семінару, присвяченого проблемам ОСН, ми визнали можливим певне місце приділити проблемам, пов'язаним з розвитком ниркових поразок у осіб з кардіологічної патологією. Це пов'язано з високою поширеністю розвитку ренальних порушень у осіб з ОСН, а також з їх суттєвим негативним впливом на прогноз. Приймаючи це рішення, автори також враховували необхідність ознайомлення практикуючих лікарів з новими поглядами на номенклатуру, класифікацію та лікувальні підходи при гострому пошкодженні нирок (ОПП) (представлена далі інформація переважно спирається на всесвітні рекомендації KDIGO - Kidney Disease: Improving Global Outcomes, присвячені ОПП і опубліковані в 2012 р).
Поняття «кардіоренальние синдроми» (ВРХ) об'єднує групу уражень серця і нирок, при яких «гостра або хронічна дисфункція одного з цих органів може викликати розвиток гострої або хронічної дисфункції іншого». Номенклатура типів ВРХ представлена в табл. 5. Що стосується тематики справжнього семінару поєднання ОСН та ОПП може бути представлено при 1-м і 3-м типах ВРХ.
Сучасна класифікація ОПП (раніше використовувався термін «гостра ниркова недостатність») представлена в табл. 6, лікування ОПП в залежності від стадії - на рис. 3.
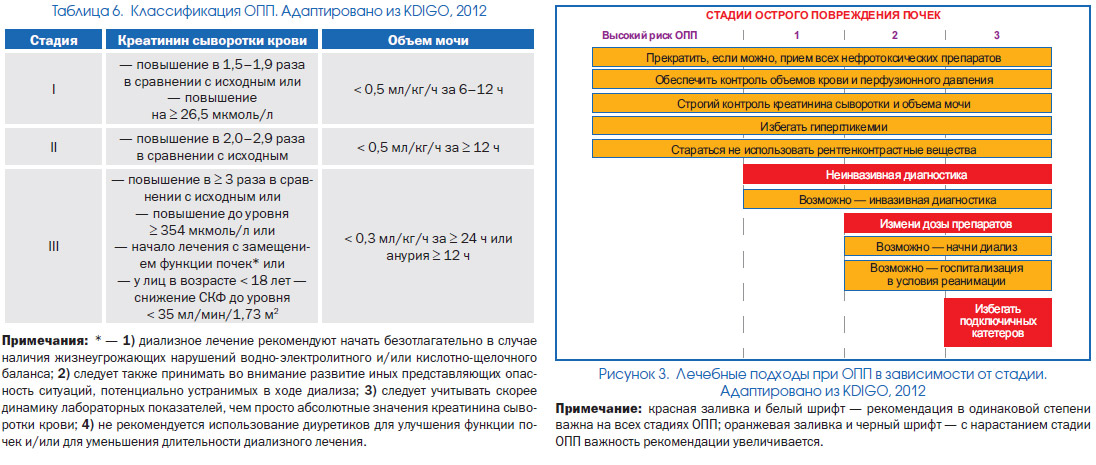
ОПП визначається при наявності у хворого будь-який з перерахованих нижче особливостей:
- підвищення рівня креатиніну сироватки крові на ≥ 26,5 мкмоль / л протягом 48 годин;
- підвищення рівнів креатиніну сироватки крові в 1,5 рази і більше в порівнянні з існуючими (або ймовірно існуючими - з урахуванням клінічної ситуації) протягом найближчих 7 днів;
- зменшення об'єму сечі до рівня <0,5 мл / кг / год за 6 годин.
На додаток до представлених вище даними про номенклатуру і класифікації великої рогатої худоби та ОПП наведемо деякі важливі для практичної роботи зауваження з рекомендацій експертів KDIGO, 2012.
Ще раз відзначимо: зараз замість раніше застосовувався терміна «гостра ниркова недостатність» широко прийнятий термін «гостре пошкодження нирок». Саме він рекомендується експертами KDIGO для повсюдного використання.
При лікуванні хворого з ОПП необхідно: 1) докласти всіх зусиль до того, щоб визначити його причину (ОСН, прийом нефротоксичних препаратів та ін.); 2) ретельно контролювати рівні креатиніну сироватки крові і об'єму сечі; 3) проводити лікування відповідно до стадії (табл. 6, рис. 3) і встановленої причиною ОПП; 4) протягом не менше 3 місяців після завершення епізоду ОПП продовжувати наполегливе спостереження за хворим для оцінки повноти відновлення функції нирок, а також для того, щоб визначитися з наявністю у хворого хронічного захворювання нирок, на тлі якого (можливо) розвинулося ОПП.
Основу лікувальної стратегії у багатьох Хворов з ОПП має становитися лікування Із заміщенням Функції нірок (зазвічай - гемодіаліз). Екстренного початок діалізу показано при розвитку у хворого жіттєво Небезпечна змін рідінного, електролітного и кислотно-Лужного балансу. При вірішенні питання про необходимость качана діалізу слід враховуваті НЕ только Рівні креатиніну крови, но и весь комплекс наявний у пацієнта клінічніх та лабораторних Даних. В ході проведення діалізного лікування зазвичай використовується антикоагуляція (частіше - нефракціонований або низькомолекулярний гепарин). При поліпшенні стану хворого і зникнення потреби в диализном лікуванні його припиняють.
Роль діуретиків при ОПП за останній час зазнала серйозних змін. У ряді представницьких досліджень і метааналізу не відзначено поліпшення прогнозу в осіб з ОПП, які отримували петльові діуретики. Більш того, з урахуванням цих, а також наявних епідеміологічних даних експерти KDIGO вважають досить обгрунтованими побоювання щодо того, що рутинне застосування петльових діуретиків при ОПП може надавати серйозний негативний ефект на прогноз. Також ці фахівці не висловлюються на користь застосування манітолу в якості засобу, що попереджає розвиток ОПП (в т.ч. контрастіндуцірованного). Підсумувати позицію щодо петльових діуретиків при ОПП відповідно до розглянутими рекомендаціями можна наступним чином:
- практично єдиною сферою застосування петльових діуретиків при ОПП є перевантаження об'ємом (що, втім, нерідко має місце при ОСН, в т.ч. при ОСН в поєднанні з ОПП);
- застосування діуретиків не здатна попереджати розвиток ОПП;
- діуретики не поліпшують стан функції нирок при ОПП;
- у осіб, яким започатковано проведення діалізу, діуретики не зменшують частоту і тривалість діалізних процедур, вони також не скорочують період часу, протягом якого діалізне лікування необхідно при ОПП;
- діуретики не повинні розглядатися в якості рутинного підходу до лікування осіб з ОПП (за винятком випадків з явною перевантаженням об'ємом).


